Introducción
Los tumores del sistema nervioso central ostentan el segundo lugar en frecuencia y, como causa de mortalidad después de las leucemias, en la población infantil chilena mayor de 1 año, siendo incluso los tumores sólidos más frecuentes en dicho grupo etario. A diferencia de la población adulta, que muestra una gran diversidad de entidades tumorales diferentes, en los niños encontramos un grupo de 5 tumores que constituyen alrededor del 80% del total. (1) Dentro de ellos encontramos al astrocitoma pilocítico juvenil, que corresponde según la clasificación de tumores del sistema nervioso central del año 2007 de la OMS , a un tumor de células de la glía, específicamente un glioma de bajo grado (2), actualmente considerado dentro de los tumores curables quirúrgicamente (3). Es el glioma más común en los niños y representa 10% de los tumores astrocíticos cerebrales y 85% de los cerebelares. Presenta igual incidencia en ambos sexos.
Generalmente se presenta como un tumor voluminoso, parcialmente quístico, que ocupa una posición paraventricular o subependimaria, que por su lento crecimiento puede alcanzar volúmenes importantes. Se distingue del astrocitoma fibrilar difuso por sus características microscópicas y macroscópicas (límites netos, con frecuencia quísticos, de ubicación generalmente cerebelosa o en hemisferios cerebrales), radiológicas (captan el medio de contraste), y su patrón de crecimiento (muy lentos). (4)
Este artículo muestra cómo una detallada historia clínica en conjunto a un examen físico acucioso pueden hacer sospechar precozmente este tipo de patologías en la atención primaria de salud, permitiendo su derivación y tratamiento oportuno.
Caso Clínico
Paciente de 9 años de edad, sexo masculino, que consultó al policlínico de pediatría de la Universidad de Chile en el consultorio Recreo de la comuna de San Miguel, por cuadro de 3 días de evolución caracterizado por cefalea holocránea de tipo opresivo y vómitos explosivos aproximadamente 6 veces al día. Durante la anamnesis la madre refirió que el paciente presentaba crisis de cefalea intermitente hace aproximadamente 5 meses, las que con el tiempo fueron aumentando en frecuencia e intensidad hasta constituir el cuadro de consulta actual. Al examen físico general el niño impresionaba en buenas condiciones generales, y se apreciaron varias lesiones vesiculares y costrosas en todo el cuerpo, compatibles con cuadro de varicela en sus últimas etapas. Al examen neurológico destacó paciente con un puntaje de 15 en la Escala de Glasgow, dismetría de extremidad superior derecha y leve paresia facial izquierda. El resto del examen neurológico dirigido no mostró alteraciones. Con estos antecedentes se derivó al servicio de urgencia del Instituto de Neurocirugía (INCA) donde se realizó tomografía computada de encéfalo (TCE) que mostró proceso expansivo de fosa posterior que imagenológicamente impresionaba como tumor de tipo astrocitoma, además de hidrocefalia moderada (Figura 1).
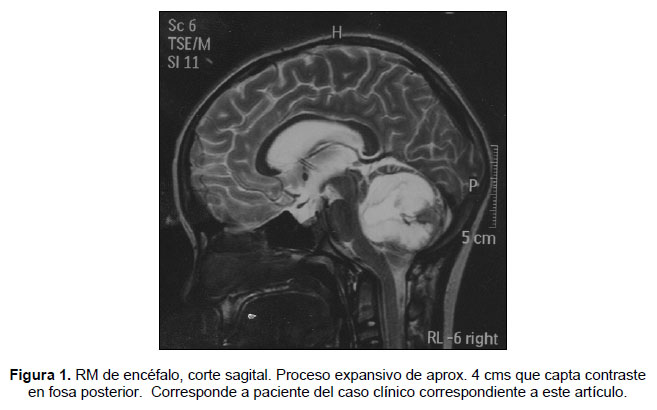
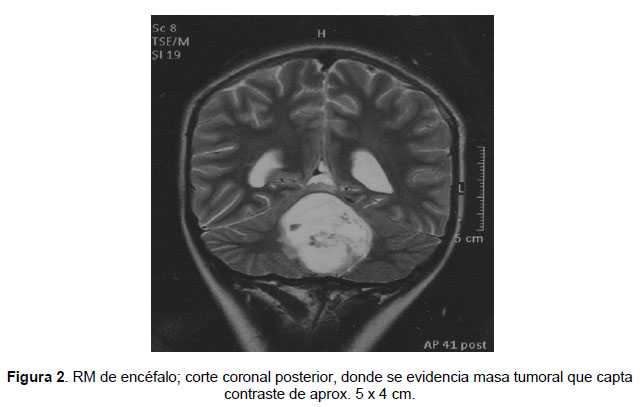
Se realizó instalación de drenaje ventricular externo (DVE), siendo derivado a la Unidad de Cuidados Intensivos (UCI) del Hospital Exequiel González Cortes (HEGC) hasta resolución completa de su cuadro de varicela. Luego de 10 días ingresó nuevamente al INCA donde se realizó craneotomía suboccipital, resección de tumor de fosa posterior y cambio de DVE. La biopsia rápida informó el diagnóstico de astrocitoma pilocítico juvenil. Al 6to día post operatorio evolucionó febril, con examen citoquímico del líquido cefalorraquídeo (LCR) compatible con cuadro de ventriculitis, iniciándose tratamiento con vancomicina endovenosa e intratecal que completó por 15 días. En cultivo de LCR se aisló estafilococo aureus. Luego de 20 días de hospitalización se realizó TCE que no mostró dilatación ventricular, por lo que se retiró el DVE y se dio el alta 3 días después. El informe de biopsia definitiva confirmó el diagnóstico de astrocitoma pilocítico juvenil y determinó que los bordes de la pieza estaban libres de tumor. Durante todos los controles posteriores el paciente se mostró en buenas condiciones generales, con examen neurológico dentro de límites normales y totalmente reincorporado a sus actividades escolares en plazo que actualmente alcanza los 10 meses de seguimiento.
Discusión
En medicina, el diagnóstico oportuno de cualquier patología permite entregar mejores y más variadas opciones terapéuticas. A su vez, la posibilidad de detectar precozmente enfermedades es cada día más fácil gracias a los avances en tecnología, llegando en la actualidad a un aumento explosivo de hallazgos incidentales, en cuyos casos se produce controversia con respecto a realizar o no el tratamiento. Sin embargo, a pesar del apoyo tecnológico, sigue siendo esencial realizar una detallada historia y examen clínico. Realizar una buena anamnesis y un acucioso examen es lo que le permite al médico sospechar patología, convirtiéndolo en la mejor herramienta de tamizaje.
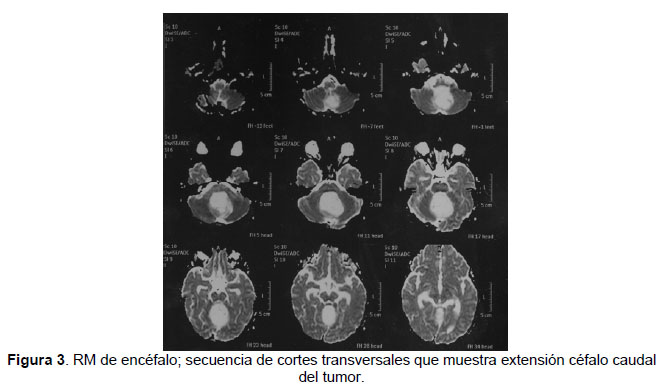
El astrocitoma pilocítico juvenil se caracteriza porque usualmente los síntomas acompañan al paciente a lo largo de varios meses, son variados y con frecuencia dependen de la edad del niño y la ubicación del tumor. Dentro de ellos está, la pérdida de equilibrio, dificultad para caminar, deterioro de la escritura y trastornos del habla. También es frecuente su presentación con cefaleas matinales asociadas a vómitos y modificaciones de la personalidad o conducta, que pueden ser muy sutiles, como somnolencia inusual o cambios en el nivel de energía para realizar las actividades de la vida diaria. Finalmente, encontramos algunos casos que se presentan con cambios inexplicables del peso corporal. En este caso el paciente presentó una historia clásica de cefalea y vómitos progresivos en frecuencia e intensidad, constituyéndose la presentación típica de un proceso expansivo de cavidad craneal con aumento de la presión intracraneana. El examen físico general no mostró alteraciones, sin embargo al realizar un examen neurológico acucioso se pudo pesquisar alteraciones sutiles que apoyaron la sospecha clínica surgida en la anamnesis. La confirmación diagnóstica se realiza mediante métodos de imagenología, que permiten visualizar las masas cerebrales. Actualmente éstas técnicas permiten contar con una aproximación diagnóstica etiológica bastante certera. En el caso del astrocitoma pilocítico juvenil juegan un rol importantísimo debido a que muestran claramente sus características anatómicas lo que permite hacer el diagnostico por imágenes con bastante certeza (3), como se pudo apreciar en el caso clínico recién expuesto. El examen de primera línea es la tomografía computada cerebral con y sin medio de contraste. Sin embargo, la resonancia magnética con contraste constituye el examen ideal pues permite certificar la extensión y características del tumor y realizar la planificación quirúrgica. Sumado a eso, durante la cirugía, se realiza una biopsia intraoperatoria que permite contar con un diagnóstico histopatológico que confirme el diagnóstico imagenológico. Posteriormente la biopsia definitiva determina el éxito de la cirugía (bordes libres) y la necesidad de terapias complementarias.
El tratamiento del astrocitoma pilocítico juvenil consiste principalmente en el control local dada su baja incidencia de compromiso a distancia. La terapia de elección en la mayoría de los casos (la excepción la constituyen aquellos ubicados en vía óptica e hipotálamo) es la resección quirúrgica completa, la cual se logra en un 70% de los pacientes, no requiriendo posteriormente el uso de terapia adyuvante. A su vez, la posibilidad de resecar completamente el tumor es directamente proporcional a la precocidad del diagnóstico. En este escenario se logra entre un 90 - 94% de sobrevida libre de enfermedad a 10 años, siendo así el glioma de mejor pronóstico. En los casos en que el diagnóstico es tardío no hay un tratamiento específico de consenso, (dentro de las opciones están la radioterapia, quimioterapia y/o la realización de una nueva cirugía), pero se asocian a peor pronóstico con índices de sobrevida cercanos al 45%. (5,6) En el presente caso, el diagnóstico precoz y al acceso oportuno al tratamiento dio la posibilidad de realizar una resección completa de la masa tumoral, sin necesidad de terapia complementaria.
Referencias
- Chang C, Heirricke H, Orrego E, Sánchez J: “Tumores del sistema nervioso central en niños: Estudio de 187 casos del Instituto de Enfermedades Neoplásicas en la década de 1987 - 1997. Acta Cancerológica. Vol. 30 • Nº 1 • julio 2000.
- Louis D, Ohgaki H, Wiestler O, et al. The 2007 WHO Classification of Tumours of the Central Nervous System. Acta Neuropathol (Berl). August; 114(2): 97–109. 2007.
- Valenzuela R . Gliomas de bajo grado: Viejas controversias, nuevas evidencias. Rev Chil Neuro-Psiquiat 2005; 43(3): 227-230 .
- Burger PC, Scheithauer BW, Paulus W, et al.: Pilocytic astrocytoma. In: Kleihues P, Cavenee WK, eds.: Pathology and Genetics of Tumours of the Nervous System. Lyon , France : International Agency for Research on Cancer, 2000, pp 45-51.
- Simon Lo, et al: Juvenile Pilocytic Astrocitoma. http://www.emedicine.com . February, 2007.
- Bowers DC, Krause TP, Aronson LJ, et al. Second surgery for recurrent pilocytic astrocytoma in children. Pediatr Neurosurg. 2001 May; 34(5):229-34.
|

