Introducción
La patología apendicular aguda es una de las causas de abdomen agudo quirúrgico más frecuente en la población pediátrica general(1,2,3). Dentro de este grupo de pacientes, un 6 a 10%(2) se presenta como una masa apendicular o plastrón, el que se define como una aglutinación de asas intestinales y/o epiplón en relación al proceso inflamatorio local, el cual, dependiendo del número de días de evolución, se encuentra en una fase más o menos organizada(1).
Existe controversia en cuanto a su manejo inmediato o diferido en relación a la apendicectomía como lo demuestran diversas publicaciones sin poder establecer un algoritmo estandarizado de manejo(5,6,11,12,15,16). En cuanto al tratamiento conservador la reticencia surge de la creencia que los niños pequeños no presentan localización del proceso intraabdominal. Es así que sólo la mitad de los pacientes menores de 2 años y un tercio de los menores de 3 años debutan como plastrones(1,3). La apendicectomía temprana en este tipo de pacientes, por otra parte, puede llegar hacer muy dificultosa y diseminar el proceso infeccioso(5).
El propósito de este trabajo es poder mostrar nuestra casuística en base a un protocolo local, con el fin de determinar si la apendicectomía inicial v/s diferida en pacientes con plastrón apendicular tiene efecto en el tiempo de hospitalización y presencia de complicaciones y validar la utilidad de la apendicectomía diferida en pacientes tratados en forma conservadora inicialmente.
Material y métodos
Se revisan las fichas clínicas de los pacientes con diagnóstico de plastrón apendicular ingresados a nuestro hospital entre enero de 2000 a septiembre 2009. Un grupo de estos pacientes fueron sometidos a un protocolo local de manejo médico, que consiste en el ingreso hospitalario para tratamiento médico que incluye antibióticos endovenosos (gentamicina, metronidazol, ampicilina), seguimiento ecográfico y alta al tener el cuadro infeccioso controlado con mejoría clínica-ecográfica. Se realizan controles seriados indicando apendicectomía diferida a partir del 3° mes post tratamiento. Otro grupo fue operado al ingreso, considerando que en la mayoría de estos niños el diagnóstico de plastrón apendicular fue intraoperatorio. Se analizaron los datos mediante el programa SPSS versión 17.0. Para ello se construyó una base de datos, obteniendo la descripción de los pacientes en forma global y por subgrupo. Se sometieron los resultados a la prueba de t-student, considerando un error máximo de un 5%.
Resultados
En el Hospital de Niños Dr. Exequiel González Cortés, Santiago, Chile, en un período de 9 años se han operado 7816 pacientes con diagnóstico de patología apendicular aguda (apendicitis, peritonitis apendicular). En igual tiempo registramos 107 pacientes con diagnóstico de plastrón
apendicular, lo que representa en nuestra casuística un 1,35% del total.
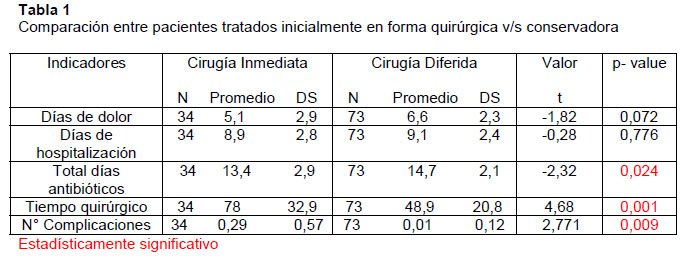
El grupo de los pacientes con plastrón apendicular (107 pacientes) fue constituido por 68 hombres y 39 mujeres, con un promedio de edad de 8,50 años (rango: 2-14). Se dividieron en 2 grupos: Grupo I: 34 pacientes (32%) se operaron al momento de su ingreso. Grupo II: 73 niños (68%), ingresaron para tratamiento médico conservador y apendicectomía diferida electiva.
En relación al Grupo I, presentó un tiempo de evolución clínica preoperatoria de 5,14 días en promedio (rango: 1-13). Al momento de su ingreso, se evidenció masa en fosa ilíaca derecha en 9 (26%) y en 25 de ellos (74%) no, realizándose el diagnóstico de plastrón apendicular en el intraoperatorio. El tiempo quirúrgico promedio fue de 83 minutos (rango: 45-180) y con un promedio de días de hospitalización de 8,97 días (rango: 4-15); estadía durante la cual todos reciben terapia antibiótica triasociada (Metronidazol, Gentamicina, Ampicilina) y traslape oral con amoxicilina- ácido clavulánico, con un promedio de 13,4 días en total (rango: 8-20). En 6 pacientes (17,6%) no se pudo realizar la apendicectomía inmediata, limitándose la cirugía al drenaje y aseo de las colecciones presentes en la cavidad abdominal. Durante su evolución post quirúrgica, en 8 pacientes se presentaron 10 complicaciones (23,5%), encontrándose 5 casos de absceso residual, 3 casos de obstrucción intestinal y 2 necrosis y perforación de segmentos de intestino (íleon terminal y sigmoides respectivamente).
Con respecto al Grupo II, presentó un promedio de 6,6 días de evolución del cuadro pre ingreso (rango: 1-17). Un 63% (46 pacientes) tenían masa palpable en fosa ilíaca derecha al momento del ingreso, el 37% (27 pacientes) no, teniendo ecografía abdominal confirmatoria el 100% de los pacientes. El tiempo de hospitalización promedio fue de 9,1 días (rango: 5-17), recibiendo también el mismo esquema de tratamiento antibiótico, completando un total de 14,7 días en promedio (rango: 10-20). Durante su
evolución intrahospitalaria no se registraron complicaciones. Tabla 1.
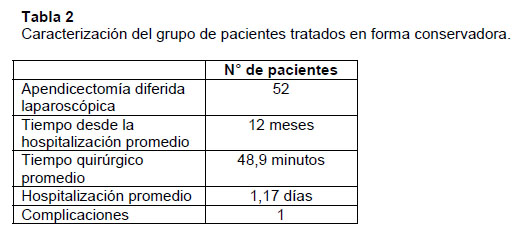
Hasta la fecha de finalización de este estudio se han realizado apendicectomías diferidas en 52 pacientes (71%) del grupo II, con un tiempo promedio de 12 meses desde la hospitalización (rango de 1 a 36 meses). Todos se operaron con técnica laparoscópica con un tiempo operatorio promedio de 48,9 minutos (rango 30-120 minutos) y con una estadía hospitalaria de 1,17 días promedio (rango 1-3 días). Dentro de las complicaciones intraoperatorias se produjo una perforación cecal, que se reparó por laparoscopía, siendo dado de alta en buenas condiciones al 3° día. Tabla 2.
Con respecto a los hallazgos intraoperatorios de los pacientes operados diferidamente del Grupo II (52 pacientes), 30 pacientes (57,6%) presentaban un apéndice con adherencias y/o posición dificultosa de acceder (fijos a pelvis, retrocecales); 20 (38,4%) pacientes con apéndice sin adherencias y/o normotópicos y en 2 no se visualiza la presencia de apéndice (4%).
En cuanto a la biopsia de los apéndices de éstos 52 pacientes, 7 no son realizadas (13,5%), 2 muestran apéndices fibrosados, sin lumen (3,8%), 4 (7,7%) con inflamación crónica, 5 (9,6%) con apendicitis aguda y 34 (65,4%) con apéndice normal. Tabla 3.

Cabe mencionar que de los 21 pacientes restantes del grupo II que estaban en espera de su apendicectomía diferida posterior a su alta, desarrollaron una apendicitis aguda 13 pacientes (18% del Grupo II), con un tiempo promedio al momento de la hospitalización de 8,7 meses (rango 4-15 meses). Todos se operaron de urgencia confirmando por histología una apendicitis.
Aún se encuentran en espera de ser citados a una apendicectomía 8 (11%) pacientes.
Discusión: El manejo conservador de los plastrones apendiculares, es decir, terapia intravenosa de antibióticos hasta la resolución de los síntomas y apendicectomía electiva diferida, se instauró desde los inicios del siglo XX con Murphy en 1904(4). Actualmente, existe bastante consenso con respecto al tratamiento conservador(5,6,7). Sin embargo, la necesidad de efectuar la apendicectomía diferida ha sido objetado por múltiples grupos, considerando que este procedimiento no es necesario, ya que la recurrencia de una nueva apendicitis es baja y se aumenta la morbilidad al operar un paciente cuya anatomía se encuentra alterada por el proceso inflamatorio (8,9,16,17). Por otro lado, existen grupos a favor de la apendicetomía temprana en estos pacientes, argumentando que es posible realizar este procedimiento con mínimo riesgo y bajas complicaciones(11,12).
La decisión de optar por un tratamiento conservador versus cirugía inmediata, en nuestro estudio, dependió del criterio del cirujano de turno en base a la duración del cuadro clínico, compromiso del estado general del paciente, presencia de masa palpable en fosa iliaca derecha y disponibilidad de ecotomografía abdominal. Es así como fue posible evidenciar al examen físico la presencia de masa en fosa ilíaca derecha en 9 pacientes del Grupo I y en 46 pacientes del Grupo II. De ahí surge entonces la toma de decisiones en cuanto a qué tipo de tratamiento se otorgó a cada paciente. La ecografía se obtuvo en nuestro estudio al día siguiente post ingreso (datos no mostrados), ya que no contamos con este recurso en la sala de urgencias de nuestro hospital.
Nuestra casuística nos revela con claridad los beneficios de enfriar el plastrón apendicular cuando ya se ha instaurado, mostrando algunas complicaciones que se pueden presentar al intentar el debridamiento quirúrgico inicial. Las más comunes descritas son las lesiones intestinales, infección de herida operatoria, abscesos intraabdominales, fístula intestinal y complicaciones respiratorias(5-9). Nosotros tuvimos 8 pacientes complicados con abscesos intraabdominales, obstrucción y necrosis intestinal, en el grupo de pacientes que se manejaron quirúrgicamente desde el inicio (Grupo I), mientras que el grupo II presentó sólo 1, lo cual fue estadísticamente significativo. (Tabla 1)
La terapia antibiótica triasociada utilizada en nuestro centro es efectiva en el tratamiento conservador de los plastrones apendiculares (Grupo II). En este grupo no se generaron complicaciones durante la hospitalización ni posterior seguimiento. Esto es acorde a lo propuesto en múltiples publicaciones internacionales(5,6,10,14,15).
Con respecto al grupo de pacientes a los que se les practicó apendicectomía diferida con técnica mínimamente invasiva (Grupo II), podemos señalar que es un procedimiento seguro, con mínimas complicaciones y estadía hospitalaria breve. Es así como sólo tuvimos un paciente complicado con una perforación cecal al realizarse la apendicectomía diferida, reparándose en forma inmediata. Al comparar el procedimiento quirúrgico inicial (Grupo I) v/s el diferido (Grupo II), claramente pueden establecerse que el tiempo operatorio y las complicaciones asociadas al procedimiento son menores en el Grupo II, lo cual fue estadísticamente significativo. Tabla 1.
Al analizar el estudio histológico de los pacientes operados en forma diferida (Grupo II) podemos decir que la gran mayoría de éstas se informaron como apéndices con inflamación aguda, crónica y normales, con lumen presente, por lo que tenemos una cantidad importante de apéndices potencialmente susceptibles de desarrollar un proceso inflamatorio apendicular agudo de novo.
Existen tasas de recurrencia de apendicitis en la literatura entre el 6,6 y 13,7%(7,13,16). El riesgo de recurrencia según el estudio de Gahukamble (13) tiene que ver con la presencia de lumen persistente en las biopsias de los apéndices estudiados después de resolverse la masa apendicular. Hoffman et al(17) mostró que la posibilidad de recurrencia es mayor entre los 6 y 24 meses después del primer evento.
Por otra parte, algunos investigadores han presentado una gran morbilidad para la apendicectomía diferida, entre 13 a un 23%(18,19,20) y a pesar que más de la mitad de ellas fueron infecciones de herida operatoria, también se registraron algunos abscesos pélvicos o intraabdominales, fístulas enterocutáneas y una muerte. Sin embargo, estudios más recientes muestran tasas de morbilidad para la apendicectomía diferida tan bajas como 1,9 a 3%.(7,8), la mayoría relacionadas a infecciones de herida operatoria.
Nuestra estadística señaló que presentaron apendicitis aguda el 18% de los pacientes del Grupo II en un segundo episodio con un tiempo de ocurrencia desde la hospitalización de 8,7 meses (rango: 4-15), lo que nos lleva a plantear como válida la necesidad de realizar a estos pacientes la apendicectomía diferida.
A esto debemos agregar el hallazgo de apéndices con múltiples adherencias y fijos en posiciones poco accesibles, lo cual evidentemente representa una dificultad técnica no despreciable ante un nuevo cuadro inflamatorio apendicular agudo.
Otro motivo por el cual está indicado realizar la apendicetomía diferida descrita en la literatura es evitar el diagnóstico erróneo de una masa de origen maligno(15), como un tumor carcinoides. En nuestro estudio no se presentaron casos.
Como conclusión podemos decir que el protocolo de manejo de pacientes con plastrón apendicular usado en nuestra institución es efectivo y seguro. La apendicectomía diferida con técnica mínimamente invasiva es necesaria dado el riesgo de recurrencia y con
las ventajas que ofrece esta técnica en cuanto a resultados cosméticos, bajas complicaciones y corta estadía hospitalaria.
Referencias
- Puri P., Boyd E., Guiney E.J., O´Donnell B. Appendix mass in the very young child. J. Pediatr Surg 1981;16: 55-7.
- Puri P., O´Donnell B., Management of appendiceal mass in children. Pediatr Surg Int 1989; 4,306-8.
- Puri P., O´Donell B., Appendicitis in infancy. J Pediatr Surg 1996; 31:849-50.
- Murphy JB. Two thousand operations for appendicitis. Am J Med Sci 1904; 128: 187.
- Hoffmann J., Rolff M., Lomborg V., Franzmann M. Ultraconservative management of appendiceal abscess. J R Coll Surg Edin,1991;36:18–20.
- Shipsey M.R., O’Donnell B. Conservative management of appendix mass in children. Ann R Coll Surg Engl 1985;67:23 -4.
- Surana R., Puri P. Appendiceal mass in children. Pediatr Surg Int 1995;10:79 - 81.
- Janik J.S., Ein S.H., Shandling B., et al. Non surgical management of appendiceal mass in late presenting in children. J Pediatr Surg 1980;15:574- 6.
- Gillick N. Mohanan. Laparoscopic appendectomy after conservative management of appendix mass J. Pediatr Surg Int 2008; 24:299–301.
- Samuel M., et al; Prospective evaluation and management of appendiceal mass-. J Pediatr Surg 2002; 37:882-886.
- De U, Ghosh S. Acute appendicectomy for appendicular mass: a study of 87 patients. Ceylon Med J 2002; 47: 117- 8.
- Vakili C. Operative treatment of appendix mass. Am J Surg 1976; 13:312 - 4.
- Gahukamble D.B., et al; Surgical and pathological basis for interval appendicectomy after resolution of mass appendiceal. J Ped Surg 2000; 35: 424- 427.
- Gillick J., Velayudham M., Puri P. Conservative management of appendix mass in children. Br J Surg ; 2001 88:1539–1542.
- Derya Erdog, Ibrahim Karaman. Comparison of two methods for the management of appendicular mass in children. Pediatr Surg Int (2005) 21: 81–83.
- Adalla S.A. Appendiceal mass: interval appendicectomy should not be the rule. Br J Clin Pract 1996; 50:168–169.
- Hoffman J., Lindhard A., Jensen K.E.: Appendix mass: Conservative management without interval appendicectomy. Am J Surg 1984;148: 379-382.
- Lewin J., Fenyo G., Engstrom L.: Treatment of appendiceal abscess. Acta Chir Stand 1988; 154: 123-125.
- Mosegaard A. Nielson O.S. Interval appendectomy. A retrospective study. Acta Chir Stand 1979;145:109-111.
- Bradley EL III, Isaacs J: Appendiceal abscess revisited. Arch Surg 1978; 113:130-132.
|

