Introducción
La prevalencia de sobrepeso y obesidad ha aumentado sustancialmente en las últimas décadas, tanto en países desarrollados como en vías de desarrollo, constituyendo un problema de salud pública. Por ello el año 2013 la Asamblea Mundial de la Salud fijó como meta frenar el aumento de la obesidad y diabetes en los adultos y niños (1). En Estados Unidos la prevalencia de la obesidad afecta a cerca del 17% de los niños (2) y muchos de éstos niños tienen una o más comorbilidades relacionadas con la obesidad, tales como; hipertensión arterial, dislipidemia, hígado graso, diabetes, síndrome de ovario poliquístico, apnea del sueño y problemas psicológicos entre otros (3). En Chile, la Encuesta Nacional de Salud del año 2010 reveló una prevalencia de obesidad de 25,1%, 39,3% de sobrepeso y un 62% de obesidad central en la población mayor de 15 años (4). Con respecto a la población pediátrica, el Ministerio de Salud dispone anualmente de la información de situación nutricional de casi un millón de niños menores de 6 años que se controlen en el sistema público de salud y que represente al 65% del total de niños en Chile. De acuerdo con las cifras de diciembre del 2010, el 9,6% de los niños es obeso (relación peso/talla superior a dos desviaciones estándar según la referencia de la Organización Mundial de la Salud (OMS)), a lo cual se agrega el 22% con sobrepeso (relación peso/talla entre una y dos desviaciones estándar según la referencia de la OMS). Esto último contrasta con una muy baja prevalencia de desnutrición y riesgo de desnutrir. Si se analizan las cifras por grupos etarios, la prevalencia de obesidad se mantiene relativamente constate desde los primeros meses de vida hasta los dos años, en valores cercanos al 7%; a partir de esa edad, se produce un aumento importante, con valores de aproximadamente el 10% entre los dos y cinco años y sobre el 20% en niños que ingresan a Educación Básica. Éste cambio refleja un periodo crítico donde deben centrarse los esfuerzos de prevención y control (5).
Conocer las estadísticas de sobrepeso y obesidad en niños mayores y adolescentes es complejo, dado que sólo en los últimos años la Junta Nacional de Auxilio Escolar y Becas (JUNAEB) comenzó a realizar un censo antropométrico en estudiantes de primero medio. Estudios recientes del Ministeio de Educación, a través del SIMCE de Educación Física 2014, se observó que en octavo básico los niños presentan una prevalencia de exceso de peso cercana al 25%, 16% de obesidad y 20% de obesidad central, con una alta prevalencia de mala condición física presentando un 68% una condición aérobica inadecuada (6).
En los grupos con obesidad pediátrica severa, los cambios de estilo de vida y de hábitos alimenticios son inefectivos en su gran mayoría (7). Además, para aquellos que logran perder peso es común la reganancia de peso y la pérdida de los estilos de vida saludables (8). En adultos, la reducción de peso lograda con diversas técnicas quirúrgicas ha demostrado disminuir el IMC, la presencia de comorbilidades y la mortalidad a largo plazo. Por ello en las últimas décadas se han realizado múltiples estudios con el fin de determinar la efectividad del tratamiento quirúrgico en pacientes adolescentes (9).
Enfrentamiento inicial
En niños mayores de 6 años, la evaluación para el diagnóstico de malnutrición por exceso se realiza mediante el índice de masa corporal (IMC) clasificándolos según percentil. Se estable sobrepeso si el IMC está dentro del percentil 85-95, obesidad si está sobre el percentil 95, y obesidad severa si alcanza el 120% del percentil 95 (puede usarse también IMC 35 como límite). Algunos autores además agregan un rango similar al de obesidad tipo 3 del adulto, correspondiendo el 140% del percentil 95 el límite propuesto.
A pesar de los numerosos avances respecto al conocimiento de los mecanismos reguladores del sobrepeso y obesidad, ha sido precario el resultado en la baja de peso de los distintos tipos de medicamentos formulados con este fin para adultos (10). Es por esto que hoy en día sigue siendo la dieta y la realización de actividad física la piedra angular del tratamiento.
En el niño y adolescente, se agrega otro factor importante a destacar el cual corresponde al entorno familiar, el cual desde temprana edad afecta y modifica las costumbres nutricionales, y de actividad física, las cuales tienden a persistir en la edad adulta.
El promover cambios en el estilo de vida, tanto en alimentación como el aumento del ejercicio en fases iniciales de la malnutrición por exceso podría tener buenos resultados. Sin embargo, en la mayoría de los casos de los jóvenes con obesidad grave, aun cuando se realicen intervenciones intensivas para la modificación del estilo de vida asociadas o no a fármacos, se produce una disminución insuficiente del peso (11), por lo que una opción terapéutica diferente y complementaria es la cirugía bariátrica. Este tipo de cirugía tiene abundante evidencia acerca de eficacia y seguridad en población adulta, no así en población adolescente, donde si bien es un procedimiento aceptado y realizado en la mayoría de los hospitales americanos y europeos (11,12) aún no se han realizado estudios aleatorizados-controlados, siendo escasa la información respecto a los efectos del tratamiento quirúrgico sobre el desarrollo, aspectos psicológicos y efecto sobre el metabolismo a largo plazo (13,14,15).
Generalidades sobre cirugía bariátrica
Los objetivos de la cirugía bariátrica son disminuir el exceso de peso en forma mantenida a largo tiempo, revertir comorbilidades, mejorando así la calidad de vida de los pacientes (16).
Los tipos que existen actualmente de cirugía bariátrica los podemos dividir en:
- Técnicas restrictivas: Actúan fundamentalmente sobre el estómago, disminuyendo su capacidad para recibir alimentos. En general los resultados en términos de pérdida de peso son menores, que aquellos procedimientos que producen malabsorción o mixtos. Además, no alteran la anatomía del intestino delgado y rara vez se asocian a complicaciones metabólicas o nutricionales. Dentro de esta técnica, se encuentra (17):
- Banda gástrica ajustable (BGA): procedimiento relativamente simple, por lo que rápidamente alcanzo popularidad. Consiste en rodear el tercio superior del estómago con una banda de material sintético, que se conecta a un dispositivo sub-cutáneo lo que permite la inyección de solución estéril a la banda, y de esta manera calibrar el diámetro de paso del alimento. La baja de peso es irregular e impredecible con promedio de 30 a 40% del exceso de peso, con una recurrencia que alcanza el 50%.
- Gastrectomía en manga o vertical tubular (figura 1): Consiste en resecar el 80% del estómago por la curvatura mayor, obteniendo así un tubo gástrico el cual se calibra en torno a una sonda gruesa, logrando así la restricción del paso a los alimentos.
Estas operaciones tendrían una mejor indicación en paciente con obesidad moderada, ordenado y responsable para cumplir indicaciones postoperatorias. No se ha demostrado en el largo plazo si produce efectos tan efectivos como técnicas mixtas. No serian buenos candidatos a este tipo de cirugía: pacientes con adicción a alimentos dulces, obesos severos y pacientes con reflujo gastro-esofágico.
- Técnicas malabsortivas: actúan exclusivamente sobre el intestino delgado, reduciendo la superficie absortiva de éste y retardando la mezcla del alimento con las enzimas digestivas, produciendo así una mala absorción principalmente de lípidos. Dentro de esta técnica, se encuentra (17):
- By-pass yeyuno ileal: se realiza una anastomosis del yeyuno proximal con el íleon distal. Los pacientes lograban una baja de peso satisfactoria pero desarrollaban complicaciones severas en un porcentaje inaceptable, por lo que se abandonó la técnica.
- Derivación biliopancreática: es una combinación de una gastrectomía distal con una reconstrucción en Y de Roux, de esta forma la bilis y el líquido pancreático interactúan con el alimento en el segmento final del intestino delgado. Se ha obtenido una excelente respuesta, con pérdidas de hasta un 70% del exceso de peso y buena respuesta metabólica en adultos. Pueden presentar en forma significativa complicaciones nutricionales a largo plazo. Además, los pacientes refieren con frecuencia complicaciones menores como diarrea, flatulencia, heces mal oliente, entre otras.
- Derivación duodeno yeyunal con gastrectomía vertical: consiste en agregar un bypass duodeno yeyunal a la gastrectomía vertical antes descrita. Es un procedimiento reciente, con menor experiencia a largo plazo que apoye su uso. Sin embargo, los resultados hasta el momento muestran beneficios similares a la derivación biliopancreática con disminución en la frecuencia de úlceras de la boca anastomótica y síndrome post prandial (saciedad precoz, vómitos, dolor epigástrico y distensión abdominal).
Técnicas mixtas: producen restricción y mal absorción, y se realizan con mayor frecuencia en Chile y el resto del mundo, siendo la principal de ellas el by-pass gástrico (BPG). Es la técnica que ha demostrado mejores resultados a largo plazo en pacientes con obesidad mórbida, por lo que se considera el gold standard de la cirugía bariátrica. Una desventaja importante en relación a esta técnica, es que al producir mal absorción produce carencias vitamínicas de hierro y algunos minerales, por lo que debe existir la disposición por parte del paciente de tomar suplementos alimenticios para el resto de la vida (17, 18)
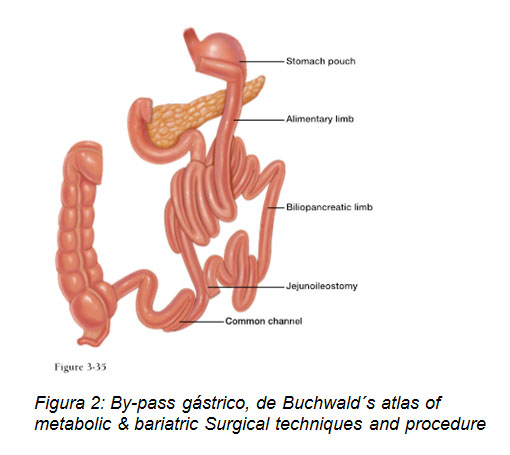
Cirugía bariátrica en adolecentes
En este caso las opciones son similares a las planteadas anteriormente en adultos, sin embargo es más complejo establecer comparaciones estadísticamente significativas entre los distintos tipos de cirugía debido a la falta de estudios aleatorizados controlados, además del poco volumen de pacientes con los que se cuenta. Los trabajos que muestran resultados de BGA y BPG muestran en ambos casos baja de peso significativo, con mayor disminución en el caso de la técnica mixta, pero sin estudios comparativos a largo plazo.
Existe evidencia de la evolución de los adolescentes sometidos a técnica mixta un año posterior al procedimiento, una disminución de IMC promedio de un 37%, presentando disminución de los niveles de colesterolemia total, trigliceridemia, glicemia e insulina de ayuno (19).
En el grupo de pacientes adolecentes, como es lógico, el tiempo de vida posterior a la intervención suele ser mayor, y no existen estudios a largo plazo acerca de los problemas que puedan existir asociado a las alteraciones en la absorción. Por lo tanto, podría tener un rol mayor que en el adulto las técnicas restrictivas, sobre todo en aquellos casos que no se asocia a comorbilidades (17, 20, 21).
Indicaciones de cirugía bariátrica
Los criterios de inclusión para la cirugía de la obesidad en adolescentes, más aceptados en las diferentes guías son (22,23):
- Fracaso tras un tratamiento médico multidisciplinario adecuado
- IMC igual o superior a 50 kg/ sin comorbilidades
- IMC entre 40 y 50 con comorbilidades
- Haber alcanzado un desarrollo puberal de Tanner 4-5 y al menos el 95% de la estatura adulta basada en la edad ósea
- Madurez psicológica con una evaluación de psiquiatría infantil favorable
*Se ha planteado bajar el umbral a IMC ≥35 con comorbilidad mayor, o IMC ≥40 con comorbilidad menor, sin embargo es un recomendación de expertos y no existen estudios suficientes actualmente.
Contraindicaciones:
- Corrección de la causa de la obesidad
- Adicción a las drogas o alcohol en el último año
- Condición alimentaria, medica, cognitiva o psiquiátrica que haga la adherencia al tratamiento difícil o imposible
- Gestación, lactancia o deseo gestacional en el primer año de postoperatorio
- Incapacidad de comprensión del procedimiento y sus consecuencias por el paciente o los padres.
Esto incluye la necesidad de suplementos de vitaminas y estricta dieta de por vida
Conclusiones
La cirugía es una opción terapéutica que mejora o soluciona múltiples comorbilidades asociadas a la obesidad en adolescentes, incluyendo apnea del sueño, diabetes y la mejoría en la calidad de vida (24, 25, 26 27). Sin embargo, los riesgos perioperatorios y a largo plazo deben ser reconocidos y se requiere más investigación para determinar la efectividad a largo plazo de este enfoque.
En Chile no existen reportes de caso o estudios que incluyan como tratamiento de la obesidad a la cirugía bariátrica en adolescentes. Si bien numerosos estudios han reportado los resultados favorables de ésta técnica, aún se necesitan resultados sólidos. Actualmente, existen siete estudios activos que están registrados en ClinicalTrials.gov para evaluar los efectos de la cirugía bariátrica en adolescentes, incluyendo un ensayo controlado aleatorizado. Mientras no existan resultados certeros, los médicos generales deberían considerar los criterios de inclusión (22,23) para su eventual derivación al cirujano infantil y posterior evaluación por un equipo multidisciplinario.
Referencias
- WHO. Resolutions and decisions, sixty- sixth World Health Assembly, 20–27 May 2013. Geneva: World Health Organization; 2013. WHA66/2013/REC/1
- Childhood Obesity Facts. (2015, June 19). Retrieved December 18, 2015, from http://www.cdc.gov/obesity/data/childho od.html
- Obesity and the Metabolic Syndrome in Children and Adolescents. (2004, 09). New England Journal of Medicine N Engl J Med, 351(11), 1146-1148. doi:10.1056/nejm200409093511119
- Ministerio de Salud. Encuesta Nacional de Salud 2009-2010, publicado en: http://epi.minsal.cl/epi/html/invest/ENS/ ENS.
- Ministerio de Salud Chile, División de Politicas Publicas Saludables y Promoción. Estrategia de intervención nutricional a través del ciclo vital para la prevención de obesidad y otras enfermedades crónicas (EINCV). Rev. Chil Salud Publ 2008; 12(2):110-19
- Estudio Nacional de Educación Física 2014. http://archivos.agenciaeducacion.cl/Est udio_Nacional_Educacion_Fisica_2014 8basico.pdf
- Mcgovern, L., Johnson, J. N., Paulo, R., Hettinger, A., Singhal, V., Kamath, C., Montori, V. M. (2008, 12). Treatment of Pediatric Obesity: A Systematic Review and Meta-Analysis of Randomized Trials. The Journal of Clinical Endocrinology & Metabolism, 93(12), 4600-4605. doi:10.1210/jc.2006-2409
- Savoye, M., Nowicka, P., Shaw, M., Yu, S., Dziura, J., Chavent, G., . . . Caprio, S. (2011, 02). Long-term Results of an Obesity Program in an Ethnically Diverse Pediatric Population. Pediatrics, 127(3), 402-410. doi:10.1542/peds.2010-0697
- Davies, D. A., Hamilton, J., Dettmer, E., Birken, C., Jeffery, A., Hagen, J., . . . Langer, J. C. (2014, 02). Adolescent Bariatric Surgery: The Canadian Perspective. Seminars in Pediatric Surgery, 23(1), 31-36. doi:10.1053/j.sempedsurg.2013.10.014
- Yeste, D., & Carrascosa, A. (2012, 08). El manejo de la obesidad en la infancia y adolescencia: De la dieta a la cirugía. Anales De Pediatría, 77(2), 71- 74. doi:10.1016/j.anpedi.2012.03.010
- Calañas-Continente, A., Arrizabalaga, J. J., Caixàs, A., & Cordido, F. (2010, 07). Recomendaciones diagnósticas y terapéuticas en el sobrepeso y la obesidad durante la adolescencia. Medicina Clínica, 135(6), 265-273. doi:10.1016/j.medcli.2009.02.041
- Barnett, S., Stanley, C., Hanlon, M., Acton, R., Saltzman, D., Ikramuddin, S., & Buchwald, H. (2005, 07). Long-term follow-up and the role of surgery in adolescents with morbid obesity. Surgery for Obesity and Related Diseases, 1(4), 394-398. doi:10.1016/j.soard.2005.03.206
- Beamish, A. J., Johansson, S. E., & Olbers, T. (2014, 11). Bariatric surgery in adolescents: What do we know so far? Scandinavian Journal of Surgery, 104(1), 24-32. doi:10.1177/1457496914553150
- Loux, T. J., Haricharan, R. N., Clements, R. H., Kolotkin, R. L., Bledsoe, S. E., Haynes, B., . . . Harmon, C. M. (2008, 07). Health- related quality of life before and after bariatric surgery in adolescents. Journal of Pediatric Surgery, 43(7), 1275-1279. doi:10.1016/j.jpedsurg.2008.02.078
- Papadia, F. S., Adami, G. F., Marinari, G. M., Camerini, G., & Scopinaro, N. (2007, 07). Bariatric surgery in adolescents: A long-term follow-up study. Surgery for Obesity and Related Diseases, 3(4), 465-468. doi:10.1016/j.soard.2006.12.010
- Zitsman, J. L., Inge, T. H., Reichard, K. W., Browne, A. F., Harmon, C. M., & Michalsky, M. P. (2014, 03). Pediatric and adolescent obesity: Management, options for surgery, and outcomes. Journal of Pediatric Surgery, 49(3), 491-494. doi:10.1016/j.jpedsurg.2013.11.067
- 18. Burdiles, P., Csendes, A., Guzmán, S. and Awad, W. (2012). Obesidad y cirugía bariátrica. Santiago de Chile: Magdalena Castro, pp.172-190, 167-281, 290-294
- Collins, J., Mattar, S., Qureshi, F., Warman, J., Ramanathan, R., Schauer, P., & Eid, G. (2007, 03). Initial outcomes of laparoscopic Roux-en-Y gastric bypass in morbidly obese adolescents. Surgery for Obesity and Related Diseases, 3(2), 147-152. doi:10.1016/j.soard.2006.12.002
- Lawson, M. L., Kirk, S., Mitchell, T., Chen, M. K., Loux, T. J., Daniels, S. R., Inge, T. H. (2006, 01). One-year outcomes of Roux-en-Y gastric bypass for morbidly obese adolescents: A multicenter study from the Pediatric Bariatric Study Group. Journal of Pediatric Surgery, 41(1), 137-143. doi:10.1016/j.jpedsurg.2005.10.017
- Al-Qahtani, A. R. (2007, 05). Laparoscopic adjustable gastric banding in adolescent: Safety and efficacy. Journal of Pediatric Surgery, 42(5), 894-897. doi:10.1016/j.jpedsurg.2006.12.057
- Nadler, E. P., Youn, H. A., Ren, C. J., & Fielding, G. A. (2008, 01). An update on 73 US obese pediatric patients treated with laparoscopic adjustable gastric banding: Comorbidity resolution and compliance data. Journal of Pediatric Surgery, 43(1), 141-146. doi:10.1016/j.jpedsurg.2007.09.035
- Michalsky, M. P., Inge, T. H., Teich, S., Eneli, I., Miller, R., Brandt, M. L., . . . Buncher, R. C. (2014, 02). Adolescent bariatric surgery program characteristics: The Teen Longitudinal Assessment of Bariatric Surgery (Teen- LABS) study experience. Seminars in Pediatric Surgery, 23(1), 5-10. doi:10.1053/j.sempedsurg.2013.10.020
- Vilallonga, R., Yeste, D., Lecube, A., Armengol, M., & Fort, J. M. (2013, 12). Programa de cirugía bariátrica en adolescentes. Resultados preliminares. Cirugía Española, 91(10), 685- 687. doi:10.1016/j.ciresp.2012.06.003
- Inge, T. H., Miyano, G., Bean, J., Helmrath, M., Courcoulas, A., Harmon, C. M., Dolan, L. M. (2009, 01). Reversal of Type 2 Diabetes Mellitus and Improvements in Cardiovascular Risk Factors After Surgical Weight Loss in Adolescents. Pediatrics, 123(1), 214-222. doi:10.1542/peds.2008-0522
- Kalra, M., Mannaa, M., Fitz, K., Kumar, S., Chakraborty, R., Sheng, X., & Inge, T. (2008, 03). Effect of Surgical Weight Loss on Sleep Architecture in Adolescents with Severe Obesity. Obesity Surgery OBES SURG, 18(6), 675-679. doi:10.1007/s11695-008-9472
- Zeller, M. H., Modi, A. C., Noll, J. G., Long, J. D., & Inge, T. H. (2009, 05). Psychosocial Functioning Improves Following Adolescent Bariatric Surgery. Obesity,17(5),985-990. doi:10.1038/oby.2008.644
- Zeller, M. H., Reiter-Purtill, J., Ratcliff, M. B., Inge, T. H., & Noll, J. G. (2011, 11). Two-year trends in sychosocial functioning after adolescent Roux-en-Y gastric bypass. Surgery for Obesity and Related Diseases,7(6),727-732. doi:10.1016/j.soard.2011.01.034
|

