Introducción
El compromiso obstructivo de la vía aérea en el recién nacido, ya sea por tumores u obstrucción congénita de la vía aérea, se asocia a hipoxia, acidosis, morbilidad neurológica y alta mortalidad (1-5,7). En este escenario es imprescindible tener un plan de acción perinatal óptimo, que minimice estos riesgos. Es así como se ha descrito la terapia intraparto ex - útero (EXIT) como una forma de manejo.
La prevalencia de tumores congénitos oscila entre 1,7–13,5/100 mil recién nacidos vivos (RNV) (6,8-10) cifra baja, con alta variabilidad dada la cantidad de fetos que se abortan o mueren en el útero, pero que provoca gran impacto.
Con respecto a los tumores fetales de cabeza y cuello, se trata de lesiones más comúnmente vasculares, como linfangiomas en todos sus tipos –capilar, cavernoso, higroma quístico, malformación vasculolinfática- y hemangiomas; el segundo lugar en frecuencia lo tienen los teratomas (11).
La obstrucción congénita de la vía aérea superior (CHAOS, por su sigla en inglés) también es una condición extremadamente rara, con una frecuencia de 1/50 mil RNV y hay también casos reportados de malformación adenomatosa quística (MAC), hidrotórax, agenesia pulmonar unilateral y hernia diafragmática congénita (HDC) manejados con esta técnica (1-3,7,12,13).
El procedimiento EXIT se describió inicialmente para retirar balón o “clip” endotraqueal insertado in útero en casos de hernia diafragmática congénita (HDC) de mal pronóstico. En algunos centros esta patología sigue siendo la principal indicación del procedimiento (2,12), sin embargo, en la mayoría de las publicaciones de los últimos años, EXIT es utilizada en patologías en que se prevé compromiso obstructivo de la vía aérea.
La compresión del complejo traqueo-esofágico por una gran masa, puede llevar a deglución fetal alterada, con los subsecuentes polihidroamnios (PHA), parto prematuro, obstrucción de la vía aérea, hipoxia neonatal y muerte. Incluso, las grandes masas cervicales fetales pueden provocar deformidades anatómicas, hydrops e insuficiencia cardíaca de alto débito. Tanto el ultrasonido como la resonancia fetal pueden detectar estos hallazgos anatómicos, facilitando así el consejo prenatal y siendo útil para consideraciones de manejo (14,15).
EXIT comprende el manejo multidisciplinario de un feto con alguna patología, para el cual obstetras, neonatólogos, cardiólogos, anestesistas y cirujanos infantiles (16-18) trabajan en conjunto en pos de un nacimiento controlado, con la intención de obtener una vía aérea permeable y segura, mientras permanece intacta la circulación placentaria después del extracción parcial o total del feto. El objetivo primario de este procedimiento es minimizar el riesgo de hipoxia – y sus consecuencias a corto, mediano y largo plazo - derivado de una posible ventilación dificultosa en el recién nacido (RN), dando tiempo para, primero, asegurar la vía aérea, y luego, para obtener accesos vasculares, administrar fármacos y resecar masas cervicales o torácicas si fuese necesario y/o posible. En casos seleccionados, también se ha descrito su utilidad para preparar al RN para la circulación extracorpórea transmembrana (ECMO) (2-4).
Este procedimiento ha demostrado beneficio para el recién nacido al lograr que una situación que de otro modo sería crítica, se transforme en un escenario controlado con beneficios innegables para nuestro paciente.
Diagnóstico de obstrucción de vía aérea y vía aérea complicada
Para plantear un eventual procedimiento EXIT, es imprescindible la detallada evaluación anatómica previa de una vía aérea potencialmente obstruida. Aquí adquiere suma relevancia el diagnóstico prenatal precoz de malformaciones / tumores fetales.
La primera herramienta imagenológica del obstetra es el ultrasonido (US), sin embargo ante sospecha de lesiones complejas, se hace necesario el apoyo con resonancia magnética (RM) fetal ya que muchas veces la sospecha ecográfica inicial es indirecta, por ejemplo ante el hallazgo de PHA, hiperextensión de la cabeza fetal, tumor cervical o torácico con o sin desviación del mediastino, etcétera, por lo que se hace necesario ampliar el estudio (ver figura 1).
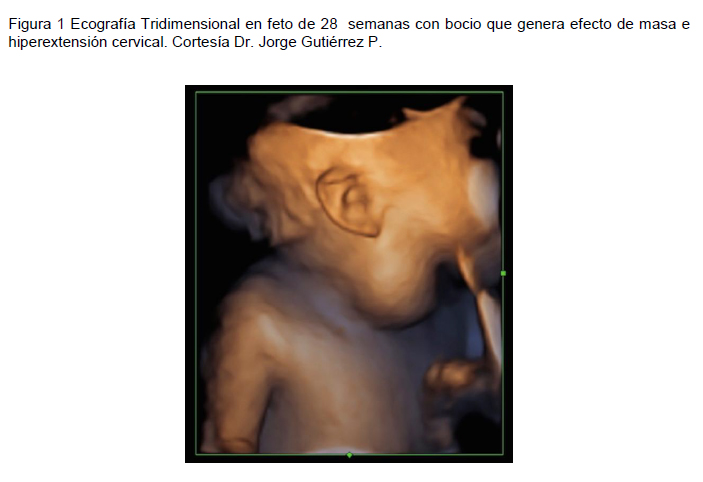
El US ayuda a evaluar la vascularización y consistencia de la masa y puede detectar signos indirectos de obstrucción esofágica o traqueal, como PHA, pequeña burbuja gástrica, orofaringe prominente (19) o hydrops, que puede ser causado por una insuficiencia cardíaca por obstrucción o por un shunt arteriovenoso en el tumor. Kalanche planteó que el US Doppler pulmonar podría ser útil en determinar la necesidad de EXIT, dado que la vía aérea fetal puede ser vista con esta técnica (19).
Para sistematizar el estudio de un tumor cervical por US, podemos subdividirlos en anteriores o posteriores (20). En la región anterior podemos encontrar tumores de tejidos blandos, como hamartomas, sarcomas o bocio, los que pueden causar hiperextensión cervical (21). Un ejemplo de lesión tumoral cervical posterior es el higroma quístico.
En definitiva, el ultrasonido ayudará en el descarte de alteraciones anatómicas y síndromes de mal pronóstico, permitiendo enfocar el esfuerzo en los casos que más probablemente se verán beneficiados. El estudio cromosómico puede ser importante en algunos casos, pero no es un requisito. La evaluación cardiológica completa es de gran importancia, ya que como se mencionó, podría encontrar alteraciones anatómicas y funcionales derivadas del aumento de débito de algunos tumores.
Por su parte, la RM fetal aumenta sensibilidad diagnóstica al establecer el compromiso infiltrativo y la distorsión de la anatomía en las estructuras del cuello. (19, 22-25).
En resumen, la evaluación tanto por US como por RM de la ubicación y naturaleza del tumor, la presencia de PHA y el grado de invasión podrían ser considerados factores para determinar la necesidad de un procedimiento EXIT.
EXIT debiera realizarse en recién nacidos con vía aérea complicada, pero a pesar de la información imagenológica que obtengamos del estudio, ¿cómo podríamos precisar aún más este problema?. En los últimos años, ha cobrado fuerza el Índice de Desplazamiento Traqueo - Esofágico (TEDI), que mediante una medición por RM, busca discriminar aquellos fetos con vía aérea no complicada –que no se beneficiarían de EXITde aquellos que sí la tienen. TEDI score corresponde a la suma de los desplazamientos ventral y lateral del complejo traqueo-esofágico (en milímetros) con respecto a porción ventral de la columna vertebral.
Se realizó un análisis estadístico del grupo de estudio para validación de este score, llegando a la conclusión que aquellos fetos con un valor mayor a 12 mm, tenían mayor frecuencia de vía aérea complicada, con una sensibilidad del 67% y una especificidad del 100%. En este estudio de Lazar, las imágenes prenatales también se consideraron como variables para la sospecha de una vía aérea complicada. Así, se observó que aquellos fetos con masa cervical gigante, definida como aquella de diámetro mayor a 3.5 cm, que se presenten con PHA, un tumor sugerente de teratoma y un TEDI score > 12 mm, tuvieron una vía aérea complicada al momento de nacer (26-29).
Indicaciones
Desde la primera vez que se realizó EXIT en los años 90, para remover de clips traqueales insertados in-útero en el tratamiento de fetos con HDC severas (30) hasta la actualidad, las indicaciones de este procedimiento han evolucionado. Actualmente, EXIT no sólo se indica para casos de obstrucción de la vía aérea –intrínseca (atresia laríngea, CHAOS) o extrínseca (teratoma, linfangioma)-, en fetos con vía aérea desviada o subdesarrollo del piso de la boca (13,26) sino también para enfermedades broncopulmonares y malformaciones, cardiopatías congénitas, siameses (18), hidrotórax congénito y derrame pleural (31).
¿En quienes preparar interrupción con EXIT?
Para definir qué pacientes requieren este manejo multidisciplinario, se debe definir aquellos factores que empeoran el pronóstico neonatal inmediato y hacen necesario tomar medidas que aseguren un buen manejo de la vía aérea. Es así como se ha observado que el mayor influyente en el comportamiento del feto y RN, es la patología de base que genera la obstrucción y la aparición de factores de mal pronóstico como el PHA o hydrops.
La mayor parte de los casos descritos de CHAOS requirieron traqueostomía inmediata, por lo que ante este diagnóstico se debe programar EXIT.
En casos de tumores, el cálculo de la relación volumen de la masa (en sus 3 medidas multiplicadas por 0.523 (fórmula de elipse)), dividido por circunferencia cefálica (para estandarizar por edad gestacional), puede ayudar para determinar riesgo y hacer seguimiento del tamaño. Una relación mayor a 1,6 se asocia a mal pronóstico, aparición de hydrops, desviación de mediastino e ingreso a UCI y por lo tanto plantea la necesidad de seguimiento semanal y de preparar un procedimiento EXIT en el momento de la interrupción.
Procedimientos utilizados para obtener vía aérea segura
El modo de obtener una vía aérea permeable segura, es general a través de la intubación intra-traqueal, pero cuando no es posible, toman lugar procedimientos más complejos como traqueostomía, broncoscopía, traqueoplastía e incluso manejo quirúrgico ablativo de masa cervical compresiva (7,12,32).
Dentro de las casuísticas más grandes está publicada la del Centro de Diagnóstico y Tratamiento Fetal en el Hospital de Niños de Philadelphia. Ellos describen un promedio de 28,9 minutos de mantención de circulación placentaria en 43 casos de EXIT entre el año 1996 y 2002. En 13 de 19 casos se logró obtener vía aérea mediante laringoscopio o broncoscopio rígido. De los 6 en que no fue posible con estos medios, 3 requirieron traqueostomía (que fueron exitosas), dos de ellas sólo transitorias hasta resección de la masa que generaba obstrucción. Un paciente requirió manejo quirúrgico inmediato, por un hemangioma cervical que impidió intubación y traqueostomía. En 18 de los 19 casos se logró mediante el procedimiento EXIT obtener permeabilidad de la vía aérea, con una sobrevida a largo plazo de 89%. Los dos casos de mortalidad, fueron secundarios a hipoplasia pulmonar (3).
Riesgos versus beneficios
Los beneficios para el recién nacido han sido mencionados, sin embargo no se debe olvidar que este procedimiento no está exento de riesgos. El uso de anestesia inhalatoria y tocolíticos con la finalidad de mantener el útero relajado y no interrumpir la circulación placentaria por la retracción uterina después de la extracción del RN es de regla. Para disminuir la probabilidad de una retracción uterina antes de lo previsto, se ha descrito realizar amnioinfusión y extracción sólo parcial del feto para evitar cambios de volumen que generen esta retracción (12, 13,35).
Como consecuencia de las medidas anteriores y de la prolongación del procedimiento, se han reportado casos de inercia uterina (13,33,34), aunque otros autores discrepan de esto y sólo describen sangrados uterinos similares a los de una cesárea estándar. (2,7,28) El manejo del sangrado uterino anormal no difiere del manejo que habitualmente se realiza. Kern et al. en su reporte de 5 casos, no tuvo necesidad de transfusión y sus controles de hemoglobina no fueron menores a los de una cesárea normal. (12,13,35).
Discusión
La obstrucción de la vía aérea en el recién nacido implica alto riesgo de morbimortalidad asociada. Las principales causas son la obstrucción congénita de la vía aérea superior y los tumores quísticos o sólidos de orofaringe y cuello.
Obtener una vía aérea segura es primordial, ya que el riesgo de hipoxia es alto cuando una intubación resulta dificultosa. Hasta el momento del nacimiento, la oxigenación es aportada por la circulación placentaria a través del cordón, y por lo tanto, diferir la ligadura y corte de cordón al nacer puede proveer un tiempo de oxigenación adecuada mientras se logra obtener una vía aérea permeable. La forma más frecuente de lograr este objetivo es la intubación orotraqueal.
El procedimiento EXIT ayuda a ganar tiempo, con circulación y oxigenación aportados por la circulación placentaria para tratar de forma permanente o transitoria al recién nacido a modo de disminuir las complicaciones neonatales.
Para lograr este objetivo, la coordinación del nacimiento es fundamental y dicha organización depende de un correcto diagnóstico prenatal de las lesiones fetales que pudieran generar una vía aérea dificultosa en el momento del parto.
El diagnóstico prenatal por US es operador dependiente y un buen tamizaje anatómico es fundamental para adelantarse a las eventualidades descritas. El diagnóstico de obstrucción de vía aérea en algunos casos es difícil mediante US, por ende se establece ante el grado de sospecha y en estos casos la resonancia magnética fetal podría ser un aporte.
Es imperativo generar unidades de trabajo afiatadas y coordinadas entre obstetras, perinatólogos, neonatólogos, anestesistas y cirujanos pediátricos, ya que esto es el pilar del manejo de las patologías complejas fetales.
Referencias
- M M C Yaneza, A Cameron, W A Clement, R Fairgrieve, M A Ledingham, M S Morrissey, J Simpson, D M Wynne and H Kubba (2015). An interventional airway delivery service for congenital high airway obstruction. The Journal of Laryngology & Otology, 129, pp 795-800.
- Kenneth W. Liechty. Ex-utero intrapartum therapy. Seminars in Fetal & Neonatal Medicine 15 (2010) 34–39.
- Hedrick HL. Ex utero intrapartum therapy. Semin Pediatr Surg 2003;10:190–5.
- Kunisaki SM, Barnewolt CE, Estroff JA, et al. Ex utero intrapartum treatment with extracorporeal membrane oxygenation for severe congenital diaphragmatic hernia. Pediatr Surg 2007;42:98–104.
- Tuncay Özgünen F, Küçükgöz Güleç Ü, Evruke İC, Demir SC, Büyükkurt S, Yapıcıoğlu H, İskit S. Fetal oropharyngeal and neck tumors: determination of the need for ex-utero intrapartum treatment procedure. Balkan Med J 2015;32:221-5.
- Parkes SE, Muir KR, Southern L, Cameron AH, Darbyshire PJ, Stevens MC. Neonatal tumours: a thirty-year population-based study. Med Pediatr Oncol 1994; 22:309–317.
- Skarsgard ED, Meuli M, VanderWall KJ, Bealer JF, Adzick NS, Harrison MR. Fetal endoscopic tracheal occlusion («Fetendo- PLUG») for congenital diaphragmatic hernia. J Pediatr Surg. 1996;31(10):1335–8
- Isaacs H Jr. Perinatal (congenital and neonatal) neoplasms: a report of 110 cases. Pediatr Pathol 1985; 3:165–216.
- Werb P, Scurry J, Ostor A, Fortune D, Attwood H. Survey of congenital tumors in perinatal necropsies. Pathology 1992; 24:247–253
- Issacs H. Germ cell tumors. In: Tumors of the fetus and newborn. Philadelphia, Pa: Saunders, 1997; 1–38.
- Jeong Yeon Cho and Young Ho Lee. Fetal tumors: prenatal ultrasonographic findings and clinical characteristics. Ultrasonography. 2014 Oct; 33(4): 240–251.
- Christian Kern, Michel Ange Morales, Barbara Peiry, Riccardo E. Pfister. Ex utero intrapartum treatment (EXIT), a resuscitation option for intra-thoracic foetal pathologies. Swiss Med WKLY 2007;137:279–285
- Shinjiro Hirose, Diana L. Farmer, Hanmin Lee, Kerilyn K. Nobuhara, and Michael R. Harrison. The Ex Utero Intrapartum Treatment Procedure: Looking Back at the EXIT. Journal of Pediatric Surgery, Vol 39, No 3 (March), 2004: pp 375-380.
- Lazar DA, Cassady CI, Olutoye OO, et al. Tracheoesophageal displacement index and predictors of airway obstruction for fetuses with neck masses. J Pediatr Surg 2012;47:46–50.
- Olutoye OO, Olutoye OA. EXIT procedure for fetal neck masses. Curr Opin Pediatr 2012;24:386–93.
- M.K. Dighe, S.E. Peterson, T.J. Dubinsky, J. Perkins, E. Cheng, EXIT procedure: technique and indications with prenatal imaging parameters for assessment of airway patency, Radiographics 31 (2) (2011) 511–526.
- L.M. Morris, F.Y. Lim, T.M. Crombleholme, Ex utero intrapartum treatment procedure: a peripartum management strategy in particularly challenging cases, J. Pediatr. 154 (2009) 126–131.
- P.C. Walz, J.W. Schroeder, Prenatal diagnosis of obstructive head and neck masses and perinatal airway management: the ex utero intrapartum treatment procedure, Otolaryngol. Clin. N. Am. 48 (2015) 191–207.
- Kalache KD,Masturzo B, Pierro A, et al. Prenatal evaluation of fetal neck masses in preparation for the EXIT procedure: the value of pulmonary Doppler ultrasonography (PDU). Prenat Diagn 2001;21:308-10.
- Rauff S, Kien TE. Ultrasound diagnosis of fetal neck masses: a case series. Case Rep Obstet Gynecol 2013; 2013: 243590.
- Güzelmansur I, Aksoy HT, Hakverdi S, Seven M, Dilmen U, Dilmen G. Fetal cervical neuroblastoma: prenatal diagnosis. Case Rep Med 2011; 2011: 529749.
- Hubbard AM, Crombleholme TM, Adzick NS, et al. Evaluation of giant neck masses in preparation for the fetal exit procedure. Am J Perinatol 1998;15:253-7.
- Schoenfeld A, Edelstein T, Joel-Cohen SJ. Prenatal ultrasonic diagnosis of fetal teratoma of the neck. Br J Radiol 1978;51:742-4.
- Kathary N, Bulas DI, Newman KD, et al. MRI imaging of fetal neck masses with airway compromise: utility in delivery planning. Pediatr Radiol 2001;31:727-31.
- Santos XM, Papanna R, Johnson A, et al. The use of combined ultrasound and magnetic resonance imaging in the detection of fetal anomalies. Prenat Diagn 2010;30:402-7.
- Hirose S, Sydorak RM, Tsao K, et al. Spectrum of intrapartum management strategies for giant fetal cervical teratoma. J Pediatr Surg 2003;38:446–50 [discussion 446–450].
- MacKenzie TC, Crombleholme TM, Flake AW. The ex-utero intrapartum treatment. Curr Opin Pediatr 2002;14:453–8.
- Liechty KW, Crombleholme TM, Flake AW, et al. Intrapartum airway management for giant fetal neck masses: the EXIT (ex utero intrapartum treatment) procedure. Am J Obstet Gynecol 1997;177:870–4.
- Lazar DA, Olutoye OO, Moise Jr KJ, et al. Ex-utero intrapartum treatment procedure for giant neck masses–fetal and maternal outcomes. J Pediatr Surg 2011;46:817–22.
- M.R. Harrison, N.S. Adzick, A.W. Flake, K.J. Vanderwall, J.F. Bealer, L.J. Howell, et al., Correction of congenital diaphragmic hernia in utero VIII: reponse of the hypoplastic lung to tracheal occlusion, J. Pediatr. Surg.
- 31 (1996) 3339–3348. 31. Prontera W, Jaeggi ET, Pfizenmaier M, Tassaux D, Pfister RE. Ex utero intrapartum treatment (EXIT) of severe fetal hydrothorax. Arch Dis Child Fetal Neonatal Ed. 2002;86(1): F58–60.
- Mychaliska GB, Bealer JF, Graf JL, Rosen MA, Adzick NS, Harrison MR. Operating on placental support: the ex utero intrapartum treatment procedure. J Pediatr Surg. 1997;32(2):227–30; discussion 230–1.
- Albanese CT. The EXIT stategy. Neoreviews Volume, 2005; e431–435.
- Zadra N, Meneghini L, Midrio P, Giusti F. Ex utero intrapartum technique. Minerva Anestesiol. 2004;70(5):379–85.
- Noah MM, Norton ME, Sandberg P, Esakoff T, Farrell J, Al- banese CT. Short-term maternal outcomes that are associated with the EXIT procedure, as compared with cesarean delivery. Am J Obstet Gynecol. 2002;186(4):773–7
|

