Introducción
Las infecciones respiratorias causadas por virus Influenza son frecuentes en todos los grupos etarios y a nivel mundial.1-2
Durante décadas los principales grupos de riesgo identificados fueron los adultos mayores y pacientes portadores de patologías crónicas (enfermedades pulmonares, cardiacas, metabólicas, renales, inmunodeficiencias, etc), quienes experimentaban mayor tasa de hospitalizaciones, cuadros clínicos graves y alta mortalidad asociada a la infección.2-3
Sin embargo, gracias a los avances en técnicas diagnósticas de detección viral, se ha demostrado que los niños, especialmente los lactantes sanos, constituyen un nuevo grupo de riesgo.2-5
Comparativamente con los adultos, los niños experimentan mayor frecuencia de infección por Influenza. En promedio, enferman anualmente 20-45% de los niños en edad escolar y preescolar versus un 10-20% de la población adulta.1-2,10
Las consultas médicas por influenza son elevadas en niños (6-29/ 100 niños) 1, asociado a un aumento de 3-5% en la incidencia de otitis media aguda, un incremento de hasta un 30% en el uso innecesario de antimicrobianos y aumento de las complicaciones como el desarrollo de neumonias bacterianas (neumocócicas y estafilocócicas). 4-5
Los menores de 2 años experimentan las mayores tasas de hospitalización (190-400 / 100 000) 2, superando incluso la tasa de hospitalización de adultos mayores de 65 años. (2-4) El 75% de estas hospitalizaciones corresponde a niños previamente sanos y 60% a menores de 1 año. 7-8 Afortunadamente, la mortalidad es una complicación poco frecuente, estimándose una tasa de 0,2 – 0,8 / 100 000 habitantes.2
Los niños son considerados los principales “vectores” responsables de la diseminación viral en la comunidad debido al alto número de infecciones que presentan. 2
Las infecciones respiratorias por virus Influenza tienen en nuestro país un perfil epidemiológico estacional, manifestándose en brote principalmente durante el otoño y principios de invierno 2 , lo que conlleva a un aumento en la demanda hospitalaria coincidiendo con la aparición de infecciones respiratorias por virus respiratorio sincicial, las que por si solas colapsan nuestros servicios de salud.
Por todo lo anterior, el Ministerio de Salud decidió incluir al Programa Nacional de Vacunación Antiinfluenza, a los lactantes sanos entre 6 y 24 meses de edad a partir del año 2005, medida que se hizo efectiva en el 2006. 5
Las vacunas disponibles en Chile son de 2 tipos: virus inactivados y virosomales, ambas de uso parenteral, con una eficacia demostrada de un 70 – 90% en adultos mayores de 65 años. Sin embargo, en niños, su eficacia ha sido menos estudiada y se estima en 30 – 90% entre los 6 meses y 15 años de edad. 9-10
A pesar de la alta incidencia y el elevado número de hospitalizaciones por Influenza en niños, no existen en la literatura estudios que revelen el impacto de esta nueva indicación de vacunación en la población pediátrica chilena.
Objetivos
- Evaluar el impacto de la nueva indicación de vacunación antiinfluenza como medida de Salud Pública comparando las tasas de hospitalizaciones pediátricas debidas a infecciones por virus Influenza durante los períodos 2004-2005 (prevacuna) y 2006-2007 (postvacuna) en el Hospital Roberto del Río.
- Analizar las características clínicas y epidemiológicas de los pacientes hospitalizados en esos períodos.
Material y Método
Se realizó una revisión retrospectiva de todas las fichas clínicas de los pacientes hospitalizados en el Hospital Roberto del Río durante los años 2004 – 2007, cuyo diagnóstico de egreso fuera Influenza o Bronconeumonía debida a virus Influenza, obtenidas del registro de estadística del hospital.
Paralelamente se revisó el registro de laboratorio de todas las Inmunofluorescencias virales positivas para virus Influenza A y B y se revisaron las fichas clínicas de los pacientes que requirieron hospitalización.
La etiología fue confirmada en todos los casos por Inmunofluorescencia viral en aspirado nasofaríngeo que incluye detección con anticuerpos monoclonales para virus respiratorio sincicial, parainfluenza, adenovirus e Influenza A y B. (Simul fluor respiratory screen kit, lighy diagnostics chemicon International para VRS yDFA, lighy diagnostics chemicon International para ADV, Influenza A y B, Parainfluenza 1,2 y 3.
Se registró en cada caso, en tabla ad-hoc las variables a analizar: edad, sexo, fecha de hospitalización, días de hospitalización, días de requerimiento de oxígeno suplementario, FiO2 máxima requerida, necesidad de ingreso a UCI, requerimientos de ventilación mecánica invasiva, no invasiva y de alta frecuencia, comorbilidad y letalidad.
Se registró además la presencia o ausencia de vacunación antiinfluenza durante la campaña del año correspondiente al año de la hospitalización. Este antecedente se obtuvo del registro de fichas clínicas, a través de llamadas telefónicas domiciliarias o mediante el registro del consultorio de origen.
Criterios de exclusión:
- Se excluyeron los pacientes que estando hospitalizados por otra causa presentaron infección por virus Influenza como resultado de una infección intrahospitalaria.
- Pacientes con IF viral positiva para Influenza que no requirieron hospitalización.
Análisis Estadístico
Se describió distribución por sexo y se utilizó mediana y promedio para: edad, días de hospitalización, días de requerimiento de oxígeno suplementario, FiO2 máxima requerida, días de estadía en UCI, días de VMI, VMNI, alta frecuencia.
Para el análisis estadístico se usó t de Student para promedios, X2 y Prueba de Fisher para porcentajes y en la prueba de la mediana, con error alfa 0,05.
Resultados
Durante el período seleccionado se hospitalizaron 224 pacientes por infección respiratoria causada por virus Influenza. Todos los casos fueron confirmados por inmunofluorescencia positiva para Influenza A o B.
La distribución por períodos fue: 122 pacientes prevacuna (74 y 48 pacientes correspondientes a los años 2004 y 2005 respectivamente) y 102 pacientes postvacuna (49 y 53 pacientes correspondientes a los años 2006 y 2007 respectivamente).
La tasa de hospitalización fue similar para todos los años estudiados: 39 / 100 000 para el año 2004; 25 / 100 000 año 2005; 26 / 100 000 año 2006 y 28 / 100 000 año 2007; sin diferencias estadísticamente significativas.
Vacunación
Se obtuvo el dato de presencia o ausencia de vacunación antiinfluenza en 221 de los 224 pacientes, de ellos la mayoría a través de llamados telefónicas domiciliarios (210 pacientes), con un evidente escaso registro de este dato en las fichas clínicas (sólo 9 de los 224 pacientes).
Durante el período 2004-2005 no se vacunó ninguno de los pacientes hospitalizados, incluyendo 17 pacientes crónicos con indicación de vacunación en este período.
Durante el período 2006-2007 se vacunaron 4 de los 102 pacientes, todos ellos con vacunación completa (3 lactantes sanos incluidos en la nueva campaña de vacunación y 1 paciente portador de hiperplasia suprarrenal congénita). El 68% de los pacientes no vacunados se encontraba fuera de la edad recomendada para vacunación al momento de la campaña (71% corresponde a pacientes menores de 6 meses).
Características clínicas:
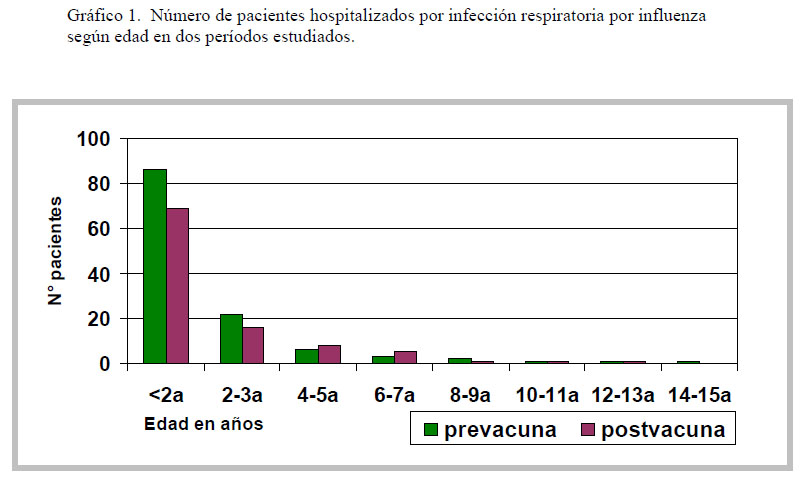
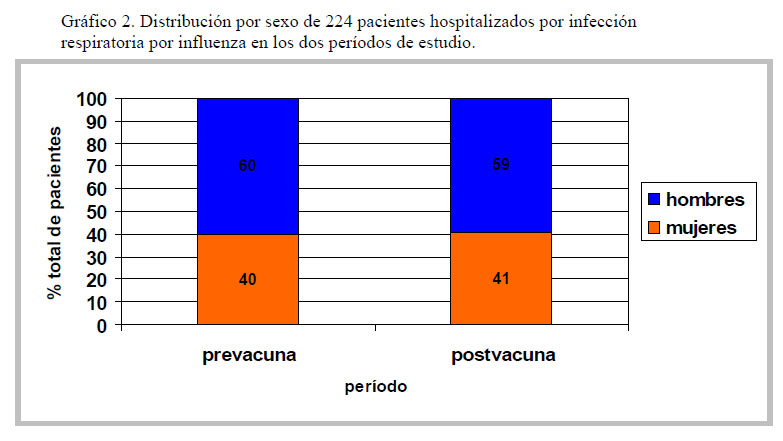
La edad promedio de hospitalización para ambos períodos fue similar, 1 año 5 meses para el período prevacuna y 1 año 8 meses para el período postvacuna con una mediana de 11 meses para ambos grupos (tabla 1). Cerca del 70% corresponde a pacientes menores de 2 años en ambos grupos, el 50% de ellos menores de 6 meses, sin diferencias significativas en la distribución por edades (gráfico 1). Tampoco se observan diferencias en la distribución por sexo con un 60% de hombres en ambos grupos (gráfico 2).

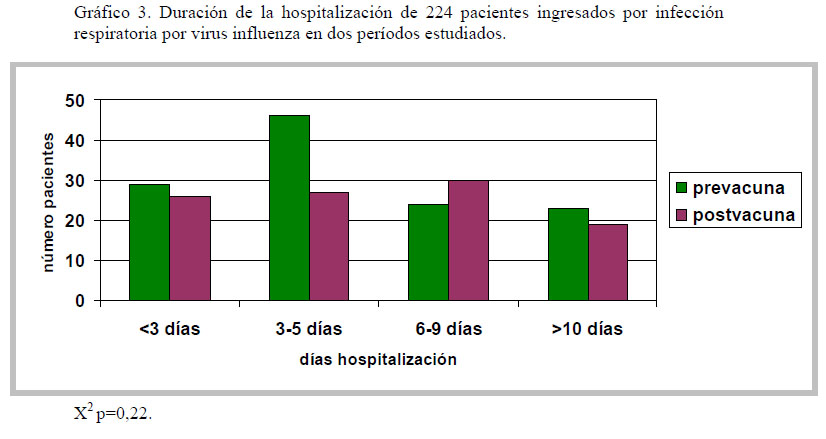
El promedio de días de hospitalización fue de 6,8 días (rango 1-44 días, mediana 4) en el período prevacuna y 6,5 días (rango 1-29 días, mediana 4,5 días) en el período postvacuna. No hay diferencias estadísticamente significativas al comparar esta variable (p=0,22) como se observa en el gráfico 3.
Un 75% de los hospitalizados corresponden a pacientes sin comorbilidad y un 25% a pacientes con patologías crónicas en ambos grupos, siendo las más frecuentes: patologías respiratorias (14,3%) y neurológicas (3,1%).
Criterio de gravedad
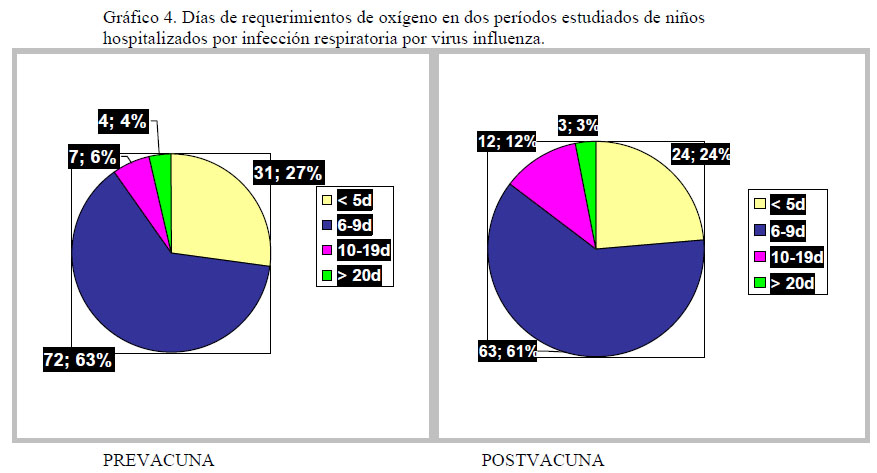
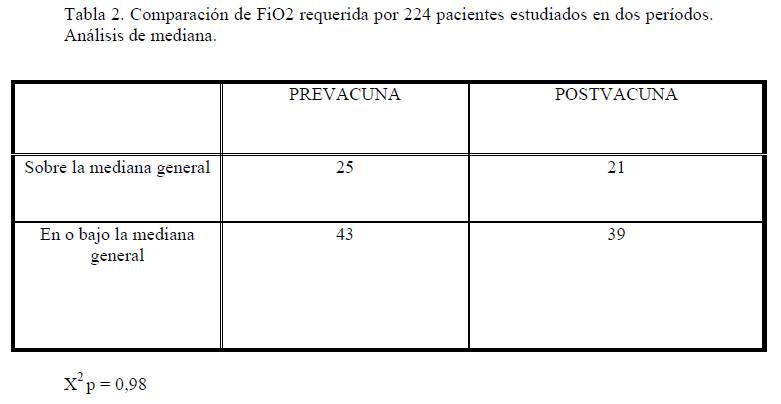
La gravedad al momento del ingreso, criterio subjetivo registrado en la ficha clínica por el profesional que recibe al paciente, tampoco mostró diferencias significativas al comparar gravedad ninguna versus otra (leve, mediana, severa) (p=0,17). No se encontraron diferencias en el porcentaje de pacientes que requirieron oxígeno (56% prevacuna - 59% postvacuna; p=0,64), ni en los días de requerimientos de oxígeno así como tampoco en la FiO2 máxima requerida (gráfico 4 y tabla 2).
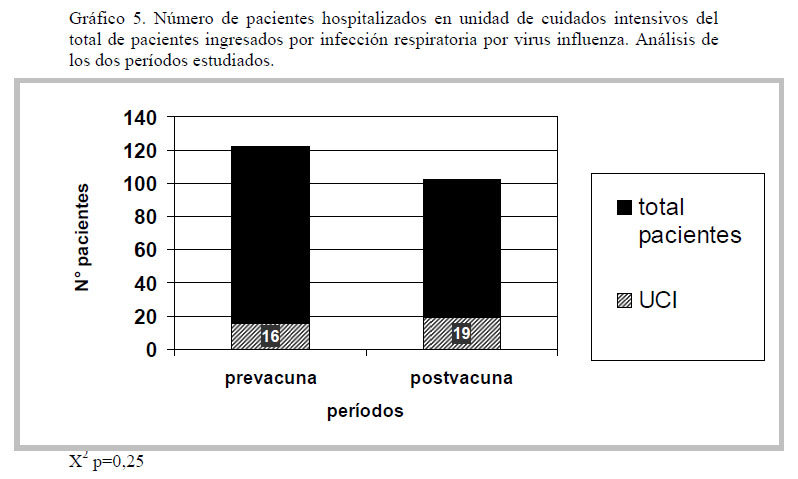
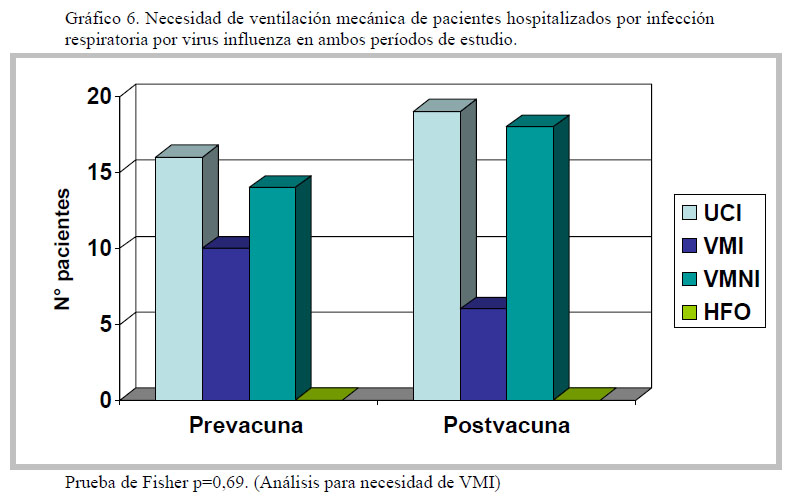
La necesidad de ingreso a UCI fue 13% vs 19% (16/122 y 19/102) comparando período pre y postvacunación (p=0,25), tampoco demostramos diferencias significativas en la necesidad de ventilación mecánica invasiva (p=0,69). (Gráficos 5 y 6).
Los pacientes con patologías crónicas requieren mayor tiempo de hospitalización (mediana de 9 días versus mediana de 4 dias) y tienen mayor necesidad de ingreso a UCI con un 32% de ingreso versus un 10% de los pacientes sin comorbilidad (p=0,0002).
No hubo letalidad secundaria a hospitalización por virus Influenza en ninguno de los dos períodos estudiados.
Epidemiología
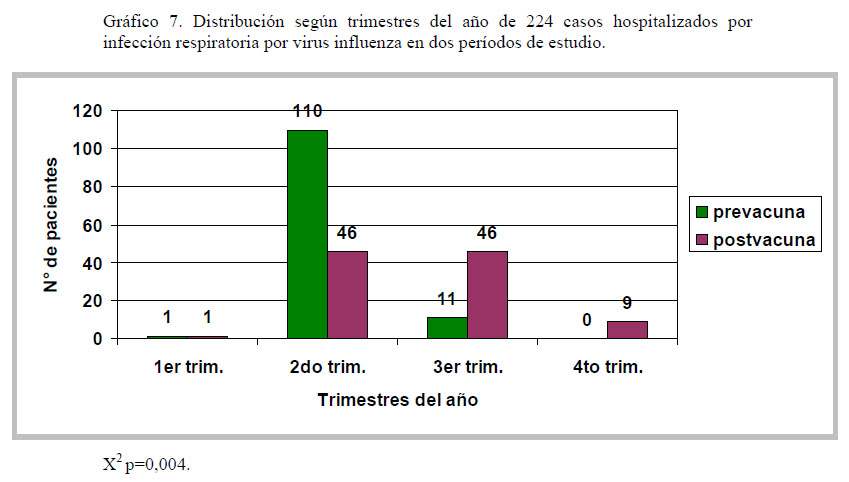
En la distribución estacional de los casos de Influenza se observa un cambio epidemiológico estadísticamente significativo (p=0,004) coincidente con la introducción de la vacuna en lactantes. Luego de la introducción ministerial de la vacuna Antiinfluenza, los casos hospitalizados tienden a distribuirse en forma similar en el 2do y 3er trimestre del año calendario, evidenciándose casos incluso en el 4to trimestre del período observado, lo que varía de lo clásicamente observado en años anteriores con un claro brote de Influenza en el 2do trimestre (gráfico 7).
Discusión
Si bien no se observa una disminución en las tasas de hospitalización por Influenza al comparar los períodos pre y postvacunación, si se observa, a partir del año 2005 una tendencia a la disminución en los casos de hospitalizaciones, lo que pudiera estar influenciado por la introducción de vacuna en mujeres embarazadas durante el año 2004.
Los pacientes hospitalizados son en su mayoría (70%) menores de 2 años, casi la mitad de ellos menores de 6 meses, lo que es concordante con lo descrito en la literatura. Este antecedente sumado a un 68% de pacientes no vacunados por encontrarse al momento de la campaña ministerial fuera del rango etario (71% menores de 6 meses), hace plantear la necesidad de discutir la medida de vacunar a los familiares de estos pacientes, a modo de crear un cerco inmunológico que disminuya el riesgo de contagio, y consecuentemente las tasas de hospitalización de esa población.
Clásicamente la vacunación antiinfluenza se indica en campañas anuales de 1 mes de duración (marzo o abril) previo al brote de Influenza, sin embargo observamos en este trabajo un cambio en la estacionalidad de las infecciones con aplanamiento de la curva manteniéndose la infección activa durante todo el año. Probablemente se requiere una campaña de vacunación más extensa capaz de incluir a los niños con indicación de vacunación en la medida que vayan cumpliendo la edad requerida.
El cambio epidemiológico en la distribución de hospitalizaciones por Influenza puede plantearse como un hecho favorable al disminuir la necesidad de camas hospitalarias en períodos críticos (concomitancia con VRS por ejemplo), aprovechando mejor los recursos nosocomiales y humanos disponibles.
No es posible determinar si con este trabajo se demuestra una baja cobertura de vacunación o solo es el reflejo de la hospitalización de los casos no vacunados. Sería necesario entonces evaluar la cobertura de vacunación en pacientes ambulatorios. De todos modos, es rol del pediatra conocer las indicaciones actuales de vacunación para ampliar esta cobertura.
En este trabajo evidenciamos el escaso registro en fichas clínicas del antecedente de vacunación antiinfluenza. Se sugiere un cambio en la planilla de ingreso que incluya no sólo vacunas del calendario PNI vigente, sino también las vacunas administradas con estrategia de campañas (influenza, sarampión-rubéola) y las vacunas extra PNI, a modo de otorgar mayor información al clínico que maneja al paciente y facilitar estudios posteriores.
Por último, sería importante ampliar este estudio en años venideros donde se espera mayor adherencia y conocimiento de esta nueva indicación.
Conclusiones
No existe disminución significativa en la tasa de hospitalización por Influenza ni cambios en las características clínicas de los pacientes luego de la introducción de la vacuna en lactantes sanos.
Sí, se evidencia un cambio en la distribución estacional de los pacientes hospitalizados con un aplanamiento de la curva anual versus la típica presentación en brote durante el otoño y principios de invierno clásicamente descrita en la literatura.
Los pacientes crónicos representan un porcentaje menor de los hospitalizados y son pacientes que requieren más tiempo de hospitalización y mayor necesidad de ingreso a Unidad de Cuidados Intensivos.
Llama la atención en este estudio la baja cobertura de vacunación tanto en pacientes crónicos como en lactantes previamente sanos hospitalizados, aunque no es posible determinar la cobertura real ya que no se investigó el antecedente de vacunación en pacientes ambulatorios.
Referencias
- Katia Abarca V. Influenza: vacunación a nuevos grupos etarios. Rev Chil Infect 2007; 24 (3): 227-230.
- Luis E. Vega-Briceño, Katia Abarca V., Ignacio Sánchez D. Vacuna anti-influenza en niños: Estado del arte. Rev Chil Infect 2006; 23 (2): 164-169.
- Bhat N, Wright J, Broder K et al. Influenzaassociated deaths among children in the United States, 2003-2004. N Engl J Med 2005; 353: 2559-67.
- Plan de Preparación para una Pandemia de Influenza, Chile 2005. Comisión Nacional de Enfrentamiento Emergencias y Brotes Sanitarios. Ministerio de Salud Chile.
- Izurieta H S, Thompson W W, Kramarz P, Shay D K, Davis R L, DeStefano F, et al. Influenza and the rates of hospitalization for respiratory disease among infants and young children. N Engl J Med 2000; 342: 232-9.
- Reina J. New indications for the inactived influenza vaccine in the pediatrics populations (2004-2005). An Pediatr (Bare) 2005;63: 45-9.
- Vega-Briceño L E, Potín M, Bertrand P, Sánchez I. Infección respiratoria por virus influenza en niños: ¿Qué aprendimos durante el año 2004? Rev Med Chile 2005; 133: 911-8.
- Delpiano L, Guillén B, Casado M C. Comportamiento clínico epidemiológico de la influenza en niños hospitalizados. Rev Chil Infect 2003; 20: 159-65.
- Neuzil K M, Mellen B G, Wright P F, Mitchel E F Jr, Griffin M R. The effect of Influenza on hospitalizations, outpatient visits, and courses of antibiotics in children. N Engl J Med 2000; 342: 225-31.
- Harper S A, Fukuda K, Uyeki T M, Cox N J, Bridges C B; Centers for Disease control and Prvention (CDC). Advisory Committee on Inmunization Practices (ACIP). Prvention and control Influenza: Recommendation of the Advisory Committee on Inmunization Practice (ACIP). MMWR: Morbid Mortal Wkly Rep 2004;53 (RR-6):1-40.
|

