Introducción
Abordaremos el tema en base a las preguntas que nos surgen más frecuentemente cuando nos enfrentamos a un niño con cefalea.
¿Qué entendemos por Cefalea?
Usamos el término cefalea para cualquier dolor ubicado entre las órbitas y el occipucio que surge de las estructuras sensibles al dolor. Sabemos que no todas las estructuras craneanas duelen y que específicamente el parénquima cerebral, el epéndimo, los plexos coroideos y, parte de la duramadre, pía y aracnoides son insensibles al dolor. Los elementos sensibles al dolor son las estructuras extracraneanas y vasos sanguíneos y pueden producir cefalea por distintos mecanismos, a saber:
- Compresión de estructuras sensibles al dolor: que es lo que ocurre en el caso de lesiones expansivas (hematomas, tumores, malformaciones vasculares) las cuales, al comprimir vasos sanguíneos sensibles al dolor producen cefalea.
- Inflamación de estructuras como por ejemplo las meninges en meningitis y hemorragia subaracnoidea.
- Tracción o desplazamiento de estructuras sensibles, como sucede tras una punción lumbar (PL) por reducción del volumen de líquido cefalorraquídeo (LCR) (“cefalea post PL”).
- Vasodilatación que ocurre por ejemplo después de una convulsión o en el curso de cuadros de fiebre, hipercapnia o hipoxia.
- Mecanismos con participación de sistemas de neurotransmisores como son los que se proponen actualmente para explicar la génesis de la Migraña o la Cefalea Tipo Tensión.
¿Cuántos tipos de Cefalea existen?
Innumerables si tomamos en consideración la nueva clasificación de la Sociedad Internacional de Cefaleas (IHS). (1) Sin embargo, una forma de realizar un enfoque práctico es dividirlas en dos grandes grupos:
- Cefaleas Primarias: existe indemnidad anatómica de las estructuras tanto intra como extracraneanas potencialmente involucradas en la génesis del dolor. En este grupo se incluyen: Migraña, Cefalea Tipo Tensión y Cluster entre otros.
- Cefaleas Secundarias: existe anormalidad de cualquiera de las estructuras intra o extracraneanas asociadas al origen del dolor. En este grupo se incluyen: infecciones (de sistema nervioso o extraencefálicas: cavidades paranasales, órbitas, etc), hemorragias, hipertensión intracraneana y tumores o lesiones expansivas cerebrales.
Distinguir estos dos grupos en el enfrentamiento a un paciente es esencial pues es en el caso de las cefaleas secundarias donde se requiere un diagnóstico rápido y tratamiento adecuado y oportuno.
¿Qué tan frecuente es la Cefalea en los niños?
La mayor parte de los datos importantes provienen de investigaciones que aunque de larga data, están vigentes dentro de la epidemiología de la cefalea. Bille, en el estudio de 9.000 escolares, encontró que un tercio de los niños a los 7 años había sufrido dolores de cabeza. A los 15 años un 50% de los niños había presentado cefalea significativa. (2)
En cuanto a la prevalencia de la migraña se sabe que aumenta desde 3% (entre 3 y 7 años) a 4 - 11% (entre los 7 a 11) y 8 - 23% (en las edades de 11 a 15 años) con una edad media de inicio de los síntomas de 7.2 años en los niños y 10.9 años en las niñas. (3)
Se ha destacado que siendo éste un trastorno frecuente, 50% de los migrañosos no busca ayuda médica. (4)
Un concepto importante es que la cefalea tensional no es frecuente en los niños. Un estudio de prevalencia que diferencia tipos de cefalea, encontró que un 11% de niños entre 5 y 15 años son afectados de migraña, en comparación con la cefalea tipo tensión que ocurre sólo en el 1% de los niños de este mismo grupo de edad. En esta misma investigación se encontró que la máxima prevalencia de migraña en niños se alcanza a los 12 años con un 19% de afectados a esta edad. (5) Es importante por lo tanto realizar una adecuada clasificación del tipo de cefalea.
¿Cuál es el impacto de la cefalea en la calidad de vida del niño?
En un estudio reciente realizado en escolares norteamericanos se informa que más de 20 % de los adolescentes refiere tener cefaleas al menos 1 vez por semana y 11 % de las mujeres y 3.5 % de los varones refiere cefalea diaria. Los niños con cefalea pierden el doble de días de escuela por año (7.8 días días/año) que los niños que no sufren de cefalea (3.7 días /año). (6)
Aproximadamente 31% de los individuos jaquecosos participantes del “American Migraine Study II” refirieron perder al menos 1 día de trabajo o escuela en los 3 meses previos a causa de la migraña y más de la mitad indicaba que su productividad escolar o laboral se reducía en al menos 50%. (7)
Este impacto en la calidad de vida y en el funcionamiento escolar y laboral son corroborados por otros estudios que hacen énfasis en los costos individuales y sociales derivados de la cefalea, lo que hace relevante el diagnóstico exacto y tratamiento efectivo de este trastorno.(8)
¿En qué se basa el diagnóstico de Cefalea en el niño?
El diagnóstico de las cefaleas primarias se basa en los criterios definidos por la Sociedad Internacional de las cefaleas (International Headache Society). (9, 10)
El diagnóstico de las cefaleas secundarias se sustenta en la identificación de las causas secundarias mediante el proceso sistemático de la historia clínica y el examen físico y neurológico completos.
¿Cómo nos enfrentamos a un niño con Cefalea?
Lo primero es hacer una historia detallada y orientada a caracterizar el dolor de cabeza. (11)Así, preguntamos respecto del dolor de cabeza:
- Tipo: si es pulsátil, opresivo, como puntada, clavadas o si presenta características diferentes a éstas, como ocurre en los dolores urentes de tipo neuríticos que siguen trayectos específicos craneanos. La cefalea pulsátil se asocia más comúnmente a migraña, y la opresiva a cefaleas no migrañosas.
- Inicio y evolución: intentamos definir el perfil temporal del dolor, correlacionándolo con la ubicación. Así tenemos:
- cefaleas agudas que alcanzan el máximo del dolor en pocas horas. Si éstas son localizadas pensamos en causas como sinusitis, neuralgias, trauma, etc. Si éstas son difusas o generalizadas consideramos entre las etiologías posibles las infecciones sistémicas o de sistema nervioso central, intoxicaciones, cuadros cerebrovasculares (trombosis, embolía, hemorragia) o causas variadas como la cefalea que ocurre después de una convulsión, post PL, post ejercicio o asociada a hipoglicemia, alteraciones hidroelectrolíticas o hipertensión arterial.
- cefaleas agudas recurrentes y que se suceden en episodios de hasta horas de duración. Incluyen la migraña y sus variantes, la cefalea de Cluster y la cefalea hemicránea paroxística nocturna.
- cefaleas crónicas progresivas aumentan en frecuencia y/o intensidad en el tiempo o se asocian a otros síntomas o signos neurológicos. Pueden ser causadas por tumores, abscesos intracerebrales, hipertensión intracraneana benigna (o pseudotumor cerebri) e hidrocefalia.
- cefaleas crónicas no progresivas se presentan en general por largos periodos y pueden tener causa diversa: cefalea tipo tensión, post concusional, o asociadas a trastornos psiquiátricos como depresión, ansiedad, o reacciones de ajuste entre otras.
- Frecuencia: preguntamos cuántos episodios por semana, mes o año ha tenido el niño y desde qué edad. Si este dato es difícil de obtener o no es confiable puede surgir en futuras entrevistas con el niño y su familia luego de solicitar que se lleve un registro mensual o calendario de cefaleas. Este registro servirá no sólo para definir la frecuencia, los gatillantes o factores asociados al dolor, sino también para evaluar la respuesta a las terapias en el tiempo.
- Duración y horario, investigando dirigidamente si aparece cefalea en la madrugada o si despierta al niño en la noche, ya que esto se asocia a la cefalea secundaria a hipertensión intracraneana.
- Intensidad del dolor, interrogando acerca de la repercusión en las actividades de la vida diaria o limitaciones que presenta el niño cuando tiene cefalea.
- Síntomas iniciales, aura y desencadenantes: los síntomas iniciales más frecuentes de tipo visual (escotomas centellantes) pueden ser difíciles de describir para un niño. Solicitar que dibuje los elementos que ve al inicio de la cefalea pueden permitir al examinador objetivar la presencia (en el caso de migraña clásica) o ausencia de aura (en la migraña común).
- Síntomas asociados: náuseas, vómitos, fono y /o fotofobia, asociados más frecuentemente a cefalea migrañosa que a cefalea tipo tensión.
- Agravantes y atenuantes: investigando acerca de un sinnúmero de circunstancias y alimentos que se describen asociados a migraña (exceso o déficit de sueño, chocolate, cafeína, quesos maduros, alimentos con alto contenido en glutamato, etc.). Un elemento importante es investigar el uso excesivo de medicamentos.
Finalmente completamos la anamnesis registrando:
- Síntomas neurológicos específicos: déficit o síntomas positivos sensoriales, motores o sensitivos.
- Antecedentes familiares de jaqueca y de cualquier otra morbilidad familiar que pudiera o no estar relacionada a jaqueca
- Historia médica y pediátrica completas.
El examen del niño con cefalea debe incluir:
- Examen físico general.
- Medición de signos vitales
- Examen de la piel en busca de manchas café con leche, petequias, etc. Deben buscarse dirigidamente los diferentes signos cutáneos de síndrome neurocutáneo, especialmente neurofibromatosis y esclerosis tuberosa, que se asocian frecuentemente a neoplasia intracraneal.
- Medición de perímetro craneal. La circunferencia craneana debe ser medida incluso en niños mayores dado que el aumento lentamente progresivo de la presión intracraneal causa macrocrania.
- El examen neurológico es esencial. Más de 98 % de los niños con tumores cerebrales tienen signos neurológicos objetivos al examen. Debe incluir:
- Buscar signo de Mc Ewen o “de la olla cascada” en la que al percutir con los dedos el cráneo apoyando la oreja sobre el mismo, es posible escuchar un sonido similar al de una olla cascada o sandía. Este signo suele estar presente en procesos expansivos intracraneanos.
- Auscultación de órbitas y cráneo en busca de soplos y/o frémitos presentes en malformaciones vasculares o fístulas arteriovenosas de alto flujo.
- Examen mental riguroso y detallado (conciencia, orientación temporoespacial y situacional, lenguaje, afectividad).
- Fondo de ojo (obligado en la evaluación del niño con cefalea)
- Pares craneanos
- Examen motor
- Examen sensitivo
- Examen de marcha
- Examen cerebeloso
- Búsqueda de signos meníngeos.
¿Qué exámenes solicitar en un niño con cefalea?
Según la Academia Americana de Neurología y el Comité de la Sociedad de Neurología Pediátrica (Practice Committee of the Child Neurology Society) no existen evidencias que sustenten la recomendación de exámenes de laboratorio de rutina en el estudio del dolor de cabeza.
Consideramos la posibilidad de solicitar exámenes en un niño con cefalea sólo si hemos efectuado una historia y examen neurológico completos lo que nos ha permitido definir si estamos ante una cefalea primaria o secundaria. No esperamos que exámenes de laboratorio contesten preguntas que no hemos logrado responder con anamnesis o examen clínico, especialmente si estos análisis deben ser pedidos o realizados con algunas especificaciones determinadas.
La punción lumbar es indispensable en un paciente febril con rigidez de nuca a fin de identificar una meningitis viral o bacteriana. También está indicada en el estudio de la hipertensión intracraneana benigna (pseudotumor cerebri) para la medición de presión de LCR, que confirma el diagnóstico. Sin embargo, ésta debe ser realizada sólo después de neuroimágenes si existen anormalidades al examen neurológico y está contraindicada en sospecha de lesión expansiva intracraneal.
El electroencefalograma (EEG) no permite determinar etiología ni diferenciar migraña de otros tipos de cefalea. Por otra parte alteraciones epileptiformes encontradas en EEG de niños con cefalea no predicen riesgo de epilepsia futura y por tanto no está indicado estudio ni tratamiento “preventivo” de epilepsia.
El estudio de neuroimágenes como rutina no está indicado en niños con cefalea de larga data y con examen neurológico normal. Este estudio sí debe ser realizado en niños que tengan un examen neurológico anormal u otros elementos en la historia o el examen que sugieran compromiso de sistema nervioso central.
Existen diversos estudios que apoyan que la resonancia magnética es más sensible en la detección de las causas secundarias de cefalea que la tomografía axial computada (TAC). Sin embargo, debe ser solicitada con las secuencias adecuadas según la patología que se busque, lo que puede incluir secuencias arteriales y/o venosas por resonancia u otras. (12, 13, 14)
¿Cuándo hacemos imágenes?
En general en las siguientes situaciones:
- Cefalea de presentación aguda o hiperaguda
- Cefalea cuya severidad aumenta progresivamente
- Cambio en el patrón temporal de la cefalea
- Deterioro en el rendimiento escolar
- Cambios de personalidad
- Aumento de la circunferencia craneana (CC).
- Examen neurológico anormal
- En el niño menor de 5 años.
Según Lewis las indicaciones de neuroimágenes en cefalea en niños podemos dividirlas en dos grupos: (15)
De primera prioridad (urgente):
- Cefalea aguda
- La peor cefalea de la vida
- Cefalea “en trueno”
- Crónica progresiva (empeora en el tiempo)
- Síntomas neurológicos focales
- Examen neurológico anormal
- Edema de papila
- Alteración de movimientos oculares
- Hemiparesia
- Ataxia
- Reflejos anormales
- Presencia de shunt ventriculoperitoneal
- Presencia de signos de Síndrome Neurocutáneo (Esclerosis Tuberosa o Neurofibromatosis)
- Menor de 3 años.
De prioridad mediana:
- Cefalea o vómitos al despertar
- Ubicación invariable de la cefalea
- Signos meníngeos
La solicitud de las neuroimágenes debe ser guiada por los hallazgos de la historia y del examen, pues de ellos dependerá el tipo de examen y las secuencias que vamos a pedir, que específicamente en el caso de la resonancia magnética cerebral pudiera incluir: secuencias convencionales, u otras como son: angiorresonancia con gadolinium, con secuencias FLAIR, estudio de vasos del cuello con gadolinium, estudio de fases arteriales y venosas, o con espectroscopía por resonancia, entre varias otras alternativas.
¿Cuándo sospechar una lesión expansiva del sistema nervioso central (SNC)?
Si bien la probabilidad de que la cefalea sea secundaria a una lesión ocupante de espacio intracraneana es baja, es importante considerar que la cefalea fue el síntoma inicial en el 62,5% de niños chilenos diagnosticados con tumor del SNC, (16) reportándose porcentajes similares en series extranjeras.
Siendo la leucemia el cáncer más frecuente en los niños, los tumores del SNC ocupan el segundo lugar en general y el primero entre los tumores sólidos en la infancia. (17)
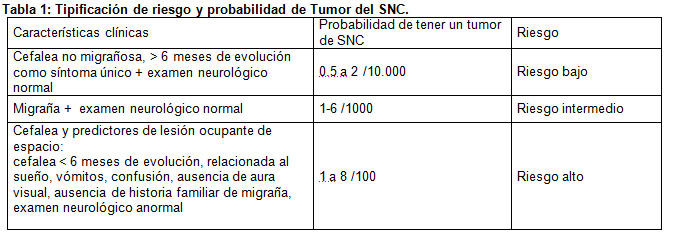
Los riesgos de tener un tumor de SNC de acuerdo a las características clínicas de la cefalea se presentan en la tabla 1. (18)
Otras variables predictoras de una lesión ocupante de espacio son el cambio de patrón de la cefalea, con aumento en severidad, intensidad o características del dolor, y la ocurrencia de crisis epilépticas. (19)
Elementos claves presentes en niños con lesiones expansivas intracraneales incluyen alteración del examen mental, anormalidad de los movimientos oculares, alteración del fondo de ojo, asimetría motora o sensitiva, alteración de la coordinación y anormalidad de los reflejos osteotendíneos. (20)
Las lesiones expansivas intracraneanas pueden causar síntomas directos de la lesión y síntomas derivados de la hipertensión intracraneana. Elementos de la cefalea debida a lesiones expansivas intracraneanas se resumen en la Tabla 2. Cuando la lesión produce además hipertensión intracraneana determina manifestaciones que se resumen en la Tabla 3.
Todos estos síntomas y signos cuando no son evidentes en forma espontánea deberemos buscarlos dirigidamente tanto en la anamnesis como en el examen clínico.
Es esencial tener siempre en cuenta que la elección de los exámenes complementarios debe ser guiada por los hallazgos de la historia y del examen. De ellos dependerá el tipo de examen y las secuencias específicas que vamos a solicitar del estudio de neuroimágenes.

Una historia o examen incompleto puede llevar a que se pidan análisis inadecuados o insuficientes que sean fuentes de error y/o de retraso diagnóstico que en la cefalea en niños puede ser fatal.

Agradecimientos: A la Dra. María de los Ángeles Avaria B. por sus sugerencias y revisión del manuscrito.
Referencias
- Olesen J. The International Classification of Headache Disorders (2nd edition). Cephalalgia 2004; 24 Suppl 1: 9–160.
- Bille B. Migraine in school children. Acta Paediatr.Scand, 1962, 51 (suppl.136): 1-151).
- Stewart W., Linet M., Celentano D., Van Natta M., Siegler D. Age and sex-specific incidence rates of migraine with and without visual aura. Am J Epidemiol 1991; 34: 1111–1120.
- Stewart W., Lipton R., Celetano D., Reed M. Prevalence of migraine headache in the United States. JAMA 1992; 267: 64–69.
- Abu-Arefeh I., Russell G. Prevalence of headache and migraine in schoolchildren. BMJ 1994; 309: 765-9.
- Rhee H. Prevalence and predictors of headaches in US adolescents. Headache 2000;40:528-38
- Lipton R., Stewart W., Diamond S., Diamond M., Reed M. Prevalence and burden of migraine in the United States: data from the American Migraine Study II. Headache 2001; 41: 646–657.
- Terwindt G., Ferrari M., Tijhuis M., Groenen S., Picavet H., Launer L. The impact of migraine on quality of life in the general population: the GEM study. Neurology 2000; 55: 624–629.
- Olesen J. Headache Classification Committee of the International Headache Society. Classification and diagnostic criteria for headache disorders, cranial neuralgia, and facial pain. Cephalgia 1988; 8 (suppl 7): 1–96.
- Olesen J. The International Classification of Headache Disorders (2nd edition). Cephalalgia 2004; 24 Suppl 1: 9–160.
- Rothner A. The evaluation of headaches in children and adolescents. Semin Pediatr Neurol 1995; 2: 109-18.
- Kuhn M., Shekar P. A comparative study of magnetic resonance imaging and computed tomography in the evaluation of migraine. Comput Med Imaging Graph. 1990; 14: 149-152
- Igarashi H., Sakai F., Tazaki Y. et al. Magnetic resonance imaging of migraine. Cephalalgia. 1989; 9: 189-190. Kent D., Haynor D., Longstreth W. Jr, Larson E. The clinical efficacy of magnetic resonance imaging in neuroimaging. Ann Intern Med. 1994; 120: 856-871.
- Igarashi H., Sakai F., Kan S. et al. Magnetic resonance imaging of the brain in patients with migraine. Cephalalgia. 1991; 1: 69-74. Cited in: Kent D., Haynor D., Longstreth W. Jr, Larson E. The clinical efficacy of magnetic resonance imaging in neuroimaging. Ann Intern Med. 1994; 120: 856-871.
- Lewis D. Headaches in Children and Adolescents. Am Fam Physician 2002; 65: 625-32,635-6.
- Bracho M., Becker K. A. Presentación clínica y latencia en el diagnóstico de los tumores del sistema nervioso central en niños. Rev. chil. pediatr, jul. 2004, 75 (4), 327-332.
- Young G., Toretsky J., Campbell A., Eskenazi A. Recognition of common childhood malignancies. Am Fam Physician 2000; 61: 2144-54.
- Medina L., Kuntz K., Pomeroy S. Children with headache suspected of having a brain tumor: a cost-effectiveness analysis of diagnostic strategies. Pediatrics 2001; 108: 255-63.
- Lewis D., Ashwal S., Dahl G., Dorbad D., Hirtz D., Prensky A., Jarjour I. Practice parameter: evaluation of children and adolescents with recurrent headaches: report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology 2002 Aug 27; 59(4): 490-8.
- The Childhood Brain Tumor Consortium. The epidemiology of headache among children with brain tumor. J Neurooncol 1991; 10: 31-46.
|

